| Jewiki unterstützen. Jewiki, die größte Online-Enzyklopädie zum Judentum.
Helfen Sie Jewiki mit einer kleinen oder auch größeren Spende. Einmalig oder regelmäßig, damit die Zukunft von Jewiki gesichert bleibt ... Vielen Dank für Ihr Engagement! (→ Spendenkonten) |
How to read Jewiki in your desired language · Comment lire Jewiki dans votre langue préférée · Cómo leer Jewiki en su idioma preferido · בשפה הרצויה Jewiki כיצד לקרוא · Как читать Jewiki на предпочитаемом вами языке · كيف تقرأ Jewiki باللغة التي تريدها · Como ler o Jewiki na sua língua preferida |
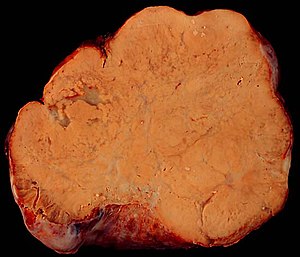
Ovarialkarzinom
| Klassifikation nach ICD-10 | ||
|---|---|---|
| C56 | Bösartige Neubildung des Ovars | |
| ICD-10 online (WHO-Version 2013) | ||
Das Ovarialkarzinom oder Eierstockkrebs ist eine bösartige Erkrankung der Eierstöcke. Es ist in der westlichen Welt nach dem Endometrium- und dem Zervixkarzinom das dritthäufigste Genitalmalignom der Frau und hat eine schlechtere Prognose.
Epidemiologie
Das mittlere Erkrankungsalter beträgt in Deutschland 69 Jahre, wobei auch wesentlich jüngere Frauen, dann häufig in Zusammenhang mit genetischer Prädisposition, erkranken können. Frauen in Deutschland haben ein Lebenszeitrisiko von 1,5 %, an Eierstockkrebs zu erkranken. Die Inzidenz des Ovarialkarzinoms ist in den letzten 20 Jahren deutlich gesunken, wohingegen die Mortalitätsraten sich auf einem etwa konstanten Niveau bewegen. Von 2005 bis 2009 fielen die alters- und bevölkerungskorrigierten Inzidenzraten bundesweit von 13,5 auf 11,5 Neuerkrankungen pro 100.000 weiblichen Einwohnern und Jahr. Die geschätzten Inzidenzraten für das Jahr 2012 lassen 7.200 Neuerkrankungsfälle erwarten, was einer alters- und bevölkerungskorrigierten Inzidenzrate von 11,0 neuen Fällen pro 100.000 weiblichen Einwohnern entspricht.
Ursachen
Als Auslöser für diese Tumorart sind bislang zahlreiche über das gesamte Genom verteilte und verschiedenartige Mutationen wie Vervielfältigungen und Verluste von Chromosomenabschnitten in den beteiligten Zellen festgestellt.[1] Die Erkrankung tritt familiär gehäuft auf. Die beiden Gene BRCA1 und BRCA2 spielen (wie beim Brustkrebs) eine Rolle. Kinderlose und Spätgebärende haben gegenüber der Normalbevölkerung ein 2,5-fach erhöhtes Risiko, daran zu erkranken. Hormonelle Kontrazeptiva und häufige Schwangerschaften sind dagegen protektive Faktoren, da die Eierstöcke durch sie „ruhiggestellt“ werden.
Symptome
Die Symptome sind oft unspezifisch, wie z. B. gastrointestinale Beschwerden, Leistungsminderung oder Blutungsstörungen, sodass die Tumoren häufig erst in fortgeschrittenem Stadium erkannt werden. In 25 % der Fälle wird über genitale Blutungen berichtet. Es existieren keine wirksamen Methoden zur Früherkennung. Für den Nutzen eines jährlichen Screening mittels transvaginalem Ultraschall und CA-125-Bestimmung gibt es auch in der Hochrisikosituation keine Evidenz.
Diagnostik
Wegweisend sind beim Ovarialkarzinom der transvaginale Ultraschall, bei dem ein vergrößertes Ovar festgestellt werden kann und die Bestimmung von CA-125 und CA 19-9. Im Anschluss kann vertiefend eine Computertomographie oder ein MRT hilfreich sein (auch zur OP-Planung).
Pathologie
Ovarialkarzinome gehen vom Epithelgewebe der Eierstöcke aus:
- Seröses-papilläres Zystadenokarzinom (40 % der Ovarialmalignome)
- endometroides Karzinom (20 %)
- Muzinöses Zystadenokarzinom (10 %)
- Klarzellkarzinom (5 %)
- Solides Ovarialkarzinom (selten)
Daneben gibt es gutartige Tumoren des Epithels, welche nicht zu den Karzinomen zählen, jedoch Vorstufen zu bösartigen Neubildungen darstellen können. Die Wahrscheinlichkeit einer malignen Entartung ist individuell sehr unterschiedlich.
- Seröses Zystadenom (30 %)
- Muzinöses Zystadenom (15 %)
- Endometrioide Tumoren (5 %)
- Brenner-Tumor (2 %)
- Adenomatoidtumor (sehr selten)
- Zystadenofibrom
Die Liste enthält nur solche Tumoren, die histologisch dem Epithel entstammen. Daneben finden sich in den Eierstöcken jedoch auch gut- und bösartige Neubildungen anderer Herkunft. Hierzu gehören Tumoren des sexuell differenzierten und nichtdifferenzierten Gonadenmesenchyms sowie Keimzelltumoren (Teratom und Gonadoblastom).
Der Eierstock kann auch Metastasierungsziel anderer Tumoren sein. So sind 10 % aller Ovarialtumoren metastatische Tumoren. Am häufigsten finden sich darunter Tumoren des Verdauungstrakts (30 bis 70 %), wie der Krukenberg-Tumor (Metastase eines Magenkarzinoms), Tumoren der Brust (10 bis 30 %) und des Uterus (ebenfalls 10 bis 30 %). Der Tumormarker CA-125 gehört v. a. zum serösen, CA 19-9 zum muzinösen Ovarialkarzinom. Ein relevanter Tumormarker ist auch CA 72-4.
Stadien
Die Stadien der FIGO-Klassifikation entsprechen beim Ovarialkarzinom praktisch dem 'T'-Wert der TNM-Klassifikation.
Stadien nach TNM-Klassifikation und FIGO (Fédération Internationale de Gynécologie et d'Obstétrique):[2][3]
| TNM | FIGO | Kriterien |
|---|---|---|
| T1 | I | Tumor begrenzt auf Ovarien |
| 1a | IA |
|
| 1b | IB |
|
| 1c | IC |
|
| T2 | II | Tumor befällt ein Ovar oder beide Ovarien und breitet sich im Becken aus |
| 2a | IIA | Ausbreitung auf und/oder Implantate an Gebärmutter und/oder Eileiter |
| 2b | IIB | Ausbreitung auf andere Beckengewebe |
| 2c | IIC |
|
| T3 | III |
|
| 3a | IIIA | mikroskopische Peritonealmetastasen jenseits des Beckens |
| 3b | IIIB |
|
| 3c | IIIC |
|
| Nx | Es kann keine Aussage zu regionären Lymphknotenmetastasen getroffen werden. | |
| N0 | Keine Metastasen in den regionären Lymphknoten. | |
| N1 | Metastasen in den regionären Lymphknoten. | |
| M0 | Keine Fernmetastasen nachweisbar. | |
| M1 | IV | Der Tumor hat Fernmetastasen gebildet (ausgenommen Peritonealmetastasen). |
Nach neuen genetischen Untersuchungen lässt sich das Ovarialkarzinom im fortgeschrittenen Stadium aufgrund des abweichenden Musters von Genaktivitäten der Tumorzellen in vier unterschiedliche Subtypen aufteilen. Ein nunmehr für diese Tumorart vorliegender „Krebs-Genom-Atlas“ soll künftig auf den jeweiligen Suptyp zugeschnittene, individualisierte Therapien ermöglichen.[1]
Therapie
Die Behandlung besteht in der Regel aus einer an das Erkrankungsstadium angepassten Kombination aus Operation und adjuvanter Chemotherapie. Für Patientinnen im fortgeschrittenen Krankheitsstadium steht seit Dezember 2011 zudem eine Antikörpertherapie zur Verfügung.[4]
Operation
Die Operation dient einerseits der Sicherung der Diagnose und genauen Stadienbestimmung. Über einen mediane Laparatomie wird der gesamte Unterleib systematisch auf Krebsbefall untersucht. Zusätzlich werden Gewebeproben zur histologischen Beurteilung entnommen. Andererseits verfolgt die Operation das Ziel einer möglichst vollständigen Entfernung aller sichtbaren Krebsgeschwüre. Dabei bestimmt die Radikalität der Tumorreduktion (als einziger beeinflussbarer Prognosefaktor) maßgeblich die Heilungsaussichten. Damit möglichst keine Krebszellen im Körper verbleiben, umfasst die Standard-Operation die Entfernung der Eierstöcke und Eileiter, der Gebärmutter, des großen Netzes sowie der Lymphknoten. Abhängig vom Krankheitsstadium kann die Entnahme weiterer Organteile, wie zum Beispiel Teilen des Darms, notwendig sein. Nur bei einem gesicherten Frühstadium (FIGO-Stadium IA) ist eine fertilitätserhaltende Operation möglich. Hierbei werden die Gebärmutter und der nicht befallene Eierstock bei bestehendem Kinderwunsch erhalten.[5][6]
Chemotherapie
Postoperativ wird standardmäßig eine platinhaltige Chemotherapie durchgeführt. Im Frühstadium FIGO IA, Grad 1 kann hierauf verzichtet werden. Bis zum Stadium FIGO IIA wird z.B. mit Carboplatin behandelt. Im fortgeschrittenen Stadium wird mit einem Taxan, z.B. Paclitaxel, kombiniert.[5]
Antikörpertherapie
Ergänzend zur Chemotherapie ist seit Dezember 2011 der monoklonale Antikörper Bevacizumab für die Behandlung von Patientinnen mit einem fortgeschrittenen Ovarialkarzinom (FIGO-Stadium IIIB-IV) zugelassen. Der Angiogenesehemmer bindet an Wachstumsfaktoren des Tumors und verhindert somit die Neubildung von Blutgefäßen, die für die Versorgung des Tumors mit Sauerstoff und Nährstoffen zuständig sind.[4] Es konnte eine Verlängerung des mittleren progressionsfreien Überlebens auf 14,1 Monate gegenüber 10,3 Monaten in der Kontrollgruppe nachgewiesen werden.[7]
Rezidivtherapie
Bei einem Wiederauftreten eines Ovarialkarzinoms kann insbesondere dann operativ therapiert werden, wenn die Primär-OP vollständig war, der Allgemeinzustand gut ist und weniger als 500 ml Aszites vorliegt (positiver AGO-Score). Nachfolgend können platin-sensible Tumoren (Rezidiv nach mehr als 6 Monaten) mit Cisplatin in Kombination mit pegyliertem liposomalen Doxorubicin, Paclitaxel und Gemcitabin kombiniert werden. Als Alternative steht Doxorubicin mit Trabectedin zur Verfügung. Bei Frührezidiven unter 6 Monaten (Platin-Resistenz) "sollte die Erhaltung der Lebensqualität gegenüber anderen Therapiezielen im Vordergrund stehen". Eine Kombinationstherapie bietet hier keinen Vorteil. Es wird eine Monotherapie mit pegyliertem liposomalen Doxorubicin, Topotecan, Gemcitabin oder Paclitaxel empfohlen.[5]
Prognose
Entscheidend für die Prognose sind das Tumorstadium bei Stellung der Diagnose, der histologische Befund und vor allem die Größe des nach der Operation verbliebenen Tumorrestes.
Die Prognose des Ovarialkarzinoms ist sehr uneinheitlich und schwankt in Abhängigkeit von dem Tumorstadiom bei Diagnosestellung, aber auch in Abhängigkeit vom histologischen Befund und von der Menge des bei der ersten Operation zurückgelassenen Tumorrrestes. Die 5-Jahres-Überlebensrate (über alle Erkrankten gemittelt) liegt bei 30–40 %. Grund hierfür ist vor allem die meist späte Diagnosestellung und das hohe Rezidivrisiko.
| Stadium | 5-Jahres-Überlebensrate |
| FIGO I | 80% |
| FIGO II | 60% |
| FIGO III | 23% |
| FIGO IV | 14% |
Literatur
- S2-Leitlinie: Diagnostik und Therapie maligner Ovarialtumoren. AWMF-Registernummer 032/035 (online: Volltext), Stand 05/2007
- Alexander Burges, Barbara Schmalfeldt: Ovarialkarzinom: Diagnostik und Therapie. In: Dtsch Arztebl Int. Nr. 108 (38), 2011, S. 635-41 (Übersichtsarbeit).
- Robert Koch-Institut und die Gesellschaft der epidemiologischen Krebsregister in Deutschland e.V. (Hrsg.): Krebs in Deutschland 2007/2008. 8. Ausgabe. Berlin, 2012, ISBN 978-3-89606-214-7
.
Weblinks
- www.eierstock-krebs.de: Informationen für Patientinnen und Angehörige
- Ovarialkarzinom auf gynonko.at (gynäko-onkologische Team der Abteilung für allgemeine Gynäkologie und gynäkologische Onkologie an der Universitätsklinik für Frauenheilkunde am Allgemeinen Krankenhaus (AKH) in Wien)
- www.destatis.de: Statistisches Bundesamt, Amtliche Todesursachenstatistik
Einzelnachweise
- ↑ 1,0 1,1 D. Bell et al.: Integrated genomic analyses of ovarian carcinoma. In: Nature. 30. Juni 2011, Nr. 474, S. 609–615, doi:10.1038/nature10166
- ↑ L. H. Sobin, M. K. Gospodarowicz, Ch. Wittekind: UICC: TNM classification of malignant tumors. 7th edition, Wiley-Blackwell, Oxford 2009, ISBN 978-1-4443-3241-4, Änderungen zur 6. Auflage online, (PDF-Dokument; 1,9 Mb)
- ↑ * Ch. Wittekind, H.-J. Meyer: TNM Klassifikation maligner Tumoren. 7. Auflage. Wiley-VCH, Weinheim 2010, ISBN 978-3-527-32759-1
- ↑ 4,0 4,1 Fachinformation Avastin, Stand 02/2012
- ↑ 5,0 5,1 5,2 Kommission Ovar der Arbeitsgemeinschaft für Gynäkologie Onkologie (AGO) e. V. (Hrsg.): Empfehlungen für Diagnostik und Therapie maligner Ovarialtumoren, Juni 2011; basierend auf: Deutsche Krebsgesellschaft e. V., Deutschen Gesellschaft für Gynäkologie und Geburtshilfe: Diagnostik und Therapie maligner Ovarialtumoren, S2-Leitlinie, 05/2007
- ↑ Burges A., Schmalfeldt B.: Ovarialkarzinom – Diagnostik und Therapie; Dtsch Arztebl Int 2011; 108(38): 635-41; doi:10.3238/arztebl.2011.0635
- ↑ Burger RA et al.: Incorporation of Bevacizumab in the Primary Treatment of Ovarian Cancer; N Engl J Med 2011; 365: 2473-2483; PMID 22204724
| Bitte den Hinweis zu Gesundheitsthemen beachten! |
| Dieser Artikel basiert ursprünglich auf dem Artikel Ovarialkarzinom aus der freien Enzyklopädie Wikipedia und steht unter der Doppellizenz GNU-Lizenz für freie Dokumentation und Creative Commons CC-BY-SA 3.0 Unported. In der Wikipedia ist eine Liste der ursprünglichen Wikipedia-Autoren verfügbar. |