| Jewiki unterstützen. Jewiki, die größte Online-Enzyklopädie zum Judentum.
Helfen Sie Jewiki mit einer kleinen oder auch größeren Spende. Einmalig oder regelmäßig, damit die Zukunft von Jewiki gesichert bleibt ... Vielen Dank für Ihr Engagement! (→ Spendenkonten) |
How to read Jewiki in your desired language · Comment lire Jewiki dans votre langue préférée · Cómo leer Jewiki en su idioma preferido · בשפה הרצויה Jewiki כיצד לקרוא · Как читать Jewiki на предпочитаемом вами языке · كيف تقرأ Jewiki باللغة التي تريدها · Como ler o Jewiki na sua língua preferida |
Herz-Lungen-Wiederbelebung
Herz-Lungen-Wiederbelebung soll einen Atem- und Kreislaufstillstand beenden. Andere Namen sind cardiopulmonary resuscitation, Wiederbelebung und Reanimation.
Es gibt Basismaßnahmen, die zu den lebensrettenden Sofortmaßnahmen gehören. Sie sollten von möglichst jedem beherrscht werden. Hierzu zählen das Erkennen des Kreislaufstillstandes, Absetzen eines Notrufes, Freimachen der Atemwege, Beatmung des Patienten und die Herzdruckmassage. Sofern in der Nähe vorhanden, kann auch ein Automatisierter Externer Defibrillator eingesetzt werden.
Erweiterte Maßnahmen werden von Mitarbeitern des Rettungsdienstes, einem Notarzt oder auch dem medizinischem Fachpersonal im Krankenhaus durchgeführt. Dabei kommen die Gabe von Medikamenten, die Intubation, die Defibrillation, ECMO und äußere (transkutane) Herzschrittmacher zum Einsatz.
Diesem Artikel liegen die Reanimationsrichtlinien des European Resuscitation Council von 2010 zu Grunde. Die praktische Umsetzung weicht in verschiedenen Ländern, medizinischen Institutionen und Hilfsorganisationen davon ab.
Ursachen und Formen des Kreislaufstillstandes
Die häufigste Ursache eines Kreislaufstillstandes ist in westlichen Industrienationen mit über 80 % der plötzliche Herztod, bedingt durch Herzinfarkt oder Herzrhythmusstörungen. Weitere innere Erkrankungen wie Lungenerkrankungen (beispielsweise Lungenembolie), Erkrankungen des Gehirns (beispielsweise Schlaganfall) und andere haben einen Anteil von etwa 9 %. In weiteren 9 % sind äußere Einwirkungen wie Unfall, Ersticken, Vergiftung, Ertrinken, Suizid oder Stromunfall die Ursache des Kreislaufstillstandes.[1]
Besonders für die Maßnahmen der erweiterten Therapie ist die Unterscheidung von hyperdynamen (defibrillierbaren, elektrisch aktiven, hypersystolischen) und hypodynamen (nicht-defibrillierbaren, elektrisch inaktiven, asystolischen) Kreislaufstillständen wichtig. Bei der hyperdynamen Form, die in ca. 25 % der Fälle beim Auffinden des Patienten vorliegt, zeigen Muskel und Erregungsleitungssystem des Herzens eine Aktivität, die jedoch ungeordnet ist. Es findet keine koordinierte Herzarbeit und damit kein wesentlicher Auswurf von Blut in den Kreislauf mehr statt. Pulslose ventrikuläre Tachykardie (ventricular tachycardia, VT), Kammerflattern und Kammerflimmern (ventricular fibrillation, VF) sind mögliche Ursachen dieser Art des Kreislaufstillstandes. Sie geht nach einigen Minuten unweigerlich in die hypodyname Form über, bei der keine elektrische Aktivität mehr nachweisbar ist und die als Asystolie bezeichnet wird. Eine Sonderform ist die elektromechanische Entkoppelung (EMD, PEA), bei der zwar eine geordnete elektrische Aktivität beobachtet wird, diese jedoch keine Auswurfleistung in Form einer Pulswelle mehr bewirkt.[2][3]
Die Datenlage über die Häufigkeit von Wiederbelebungsmaßnahmen bei Kreislaufstillstand ist unvollständig. Die jährliche Inzidenz der Reanimation bei außerklinischem Kreislaufstillstand mit kardialer Ursache lag in einer schottischen Studie zwischen 50 und 66 pro 100.000 Einwohnern. Die Rate der innerklinischen Fälle variiert von 150 (Norwegen) bis 350 (England) pro 100.000 aufgenommenen Patienten.[4]
Basismaßnahmen der Reanimation
Die Basismaßnahmen, in der internationalen Fachsprache auch als basic life support (BLS) bezeichnet, dienen dem Erkennen einer Notwendigkeit zur Wiederbelebung sowie der Aufrechterhaltung eines minimalen Kreislaufes im Körper des Patienten mittels Herzdruckmassage und Mund-zu-Mund-Beatmung oder Mund-zu-Nase-Beatmung (siehe Atemspende). Sie sollen die Zeit bis zur Anwendung erweiterter Therapiemaßnahmen überbrücken, ohne dass lebenswichtige Organe des Patienten irreversibel geschädigt werden. Dies betrifft vor allem das Gehirn, welches durch Sauerstoffmangel schon nach wenigen Minuten Schäden nimmt. Der durch die Basismaßnahmen erzielbare Blutfluss entspricht bestenfalls etwa einem Drittel des gesunden Kreislaufes. Die Basismaßnahmen können von einem oder auch zwei Helfern durchgeführt werden. Das Verhältnis von Herzdruckmassage zu Beatmung ist davon unabhängig. [2]
Die Abfolge nach der Feststellung eines Atem-Kreislaufstillstands (siehe unten) lautet wie folgt:
Herzdruckmassage (30 x) – Überstreckung des Kopfes und Beatmung (2 x)
In den letzten Jahren zeichnet sich ein zunehmender Stellenwert der Herzdruckmassage gegenüber der Beatmung ab. Es wurden Reanimationskonzepte entwickelt, bei denen kontinuierliche Herzdruckmassage (bei Verzicht auf die Atemspende) eingesetzt wird, Continuous-Chest-Compression-(CCC)-Resuscitation genannt.[5] Diese erhöhten in einzelnen Studien die Überlebensrate (SOS-KANTO Study Group).[6] Der European Resuscitation Council sieht die Datengrundlage für eine ausschließliche Herzdruckmassage nicht als ausreichend für eine generelle Empfehlung einer solchen Vorgehensweise als Standardbehandlung an.[7][8] Allerdings erwies sich eine ausschließliche Herzdruckmassage ohne Beatmung besser, als gar keine Maßnahmen zu ergreifen[9][10]. Daher wird in den aktuellen Leitlinien empfohlen, dass Laienhelfer zumindest eine Herzdruckmassage durchführen sollten, wenn sie sich nicht in der Lage sehen, eine Beatmung durchzuführen.
Zunehmend stehen auch an zentraler Stelle in öffentlichen Gebäuden speziell für den Einsatz durch Ersthelfer konzipierte, halbautomatische Defibrillatoren (Automatisierter Externer Defibrillator, AED) zur Verfügung. Diese führen den ungeschulten Anwender mit Sprachanweisungen durch die Defibrillation und geben teilweise auch Anweisungen zur Durchführung von Herzdruckmassage und Beatmung. Die automatisierte Defibrillation, ursprünglich eine erweiterte Maßnahme professioneller Helfer, wird somit inzwischen zu den Basismaßnahmen der Reanimation gezählt.[2]
Zu den Basismaßnahmen zählt für den Ersthelfer auch, mittels eines Notrufes unverzüglich den Rettungsdienst anzufordern. Dieser führt die Basismaßnahmen auf dieselbe Art durch, allerdings stehen technische Hilfsmittel wie beispielsweise ein Defibrillator zur Verfügung. Hinzu kommen erweiterte Maßnahmen zur Sicherung der Atemwege und somit der Sicherstellung der Beatmung zum Einsatz. Sauerstoff kann dem Patienten in hoher Konzentration zum Beispiel über einen Beatmungsbeutel oder einen Larynxtubus zur Verfügung gestellt werden. Dasselbe gilt für Reanimationen in medizinischen Einrichtungen, die oft von „Reanimationsteams“ durchgeführt werden.
Jeder, der eine reglose Person auffindet, ist verpflichtet, nach bestem Wissen unverzüglich mit lebensrettenden Sofortmaßnahmen zu beginnen, da er sich ansonsten der unterlassenen Hilfeleistung schuldig macht. Ausnahmen sind Körper, welche bereits starke Anzeichen einer Verwesung aufweisen oder Verletzungen, die mit dem Leben unvereinbar sind. Einmal begonnen ist die Herz-Lungen-Wiederbelebung ohne Unterbrechung bis zum Eintreffen von Hilfe fortzuführen, über einen Abbruch der Maßnahmen entscheidet nur ein Arzt. Davon ausgenommen ist ein Nicht-Aufnehmen oder eine Unterbrechung der Maßnahmen bei Eigengefährdung, z.B. aus gesundheitlicher Belastung.
Erkennen eines Kreislaufstillstandes, Freimachen der Atemwege
|
|
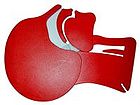
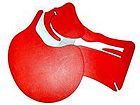
| verschlossene Atemwege | freie Atemwege |
| Atemwege am Kopfschnittmodell eines Erwachsenen, links vor, rechts nach Überstrecken des Kopfes | |
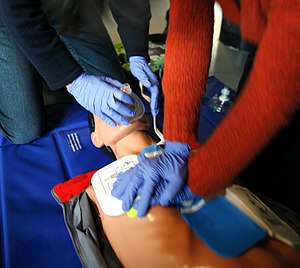
Um einen Kreislaufstillstand zu erkennen, werden die Vitalfunktionen Bewusstsein und Atmung des Patienten überprüft (auch als diagnostischer Block bezeichnet). Eine Überprüfung der Kreislauftätigkeit entfällt für Laienhelfer, da bei Atemstillstand meist auch kein Kreislauf vorhanden ist und die Überprüfung für einen Ungeübten nicht sicher durchführbar ist. Unter Beachtung der eigenen Sicherheit prüft der Helfer die Reaktion des Patienten durch Ansprechen und Schütteln an der Schulter. Zum Teil ist ein Zwicken in den Arm oder ähnliches besser geeignet als das Rütteln an der Schulter, damit keine Schädigung der Wirbelsäule etc. verschlimmert wird. Bei bewusstlosem Patienten wird ein Notruf abgesetzt oder veranlasst.
In neutraler Kopfposition fällt beim liegenden Patienten die Zunge in den Rachenraum zurück und verlegt die Atemwege. Um eine Überprüfung der Atmung oder eine Beatmung zu ermöglichen muss daher der Kopf überstreckt werden („Lebensrettender Handgriff“). Im Anschluss wird die Atemtätigkeit geprüft, indem auf das Atemgeräusch gehört wird, die Ausatemluft an der Wange gefühlt wird und die Atembewegungen des Brustkorbes beobachtet werden. Findet sich beim Patienten keine „normale“ Atmung, beginnt der Ersthelfer mit den Basismaßnahmen der Reanimation. Ein atmender Patient wird in die stabile Seitenlage gebracht. Besteht der Verdacht, dass Fremdkörper die Atemwege verlegen, wird bei Bewusstlosen mit der Reanimation begonnen. Ist ein Patient mit Fremdkörpern in den Atemwegen noch bei Bewusstsein, wird versucht, diese zunächst durch hustenauslösende, kräftige Schläge zwischen die Schulterblätter, anschließend durch wiederholten Druck auf den Oberbauch (Heimlich-Handgriff) zu entfernen.[2]
Medizinisches Personal führt die Überprüfung der Vitalfunktionen mit ausführlicheren Maßnahmen durch. Vor der Überprüfung der Atmung wird zusätzlich der Mundraum auf das Vorhandensein von Fremdkörpern oder Erbrochenem inspiziert. Diese werden gegebenenfalls entfernt. Dies kann mit Hilfe der Finger, einer Absaugpumpe oder einer Magill-Zange geschehen. Nach der Überprüfung der Atmung erfolgt zusätzlich eine Kreislaufkontrolle. Dabei wird neben der Beachtung allgemeiner Lebenszeichen (Bewegung, Atmung oder Husten) von ausgebildetem Personal auch der Carotis- oder Femoralispuls getastet. Dies kann jedoch auch für Erfahrene schwierig sein. Beim Eintreffen eines EKG/Defibrillator-Gerätes wird der Herzrhythmus elektrokardiografisch analysiert. Die einzuleitenden Maßnahmen unterscheiden sich nicht wesentlich von der Durchführung durch Laien.[2]
Herzdruckmassage
Bei der Herzdruckmassage wird das Herz durch Druck auf das Brustbein in Richtung Wirbelsäule gepresst. Dabei erhöht sich der Druck im Brustkorb, und Blut wird aus dem Herzen in den Kreislauf ausgeworfen. In der Entlastungsphase füllt sich das Herz erneut mit Blut. Enorm wichtig ist die Minimierung von Unterbrechungen während der Herzdruckmassage.
Als vorbereitende Maßnahme wird der Patient flach in Rückenlage auf einer harten Fläche wie dem Boden oder einem Reanimationsbrett gelagert und sein Brustkorb freigemacht. Der Druckpunkt befindet sich in der Mitte des Brustkorbes auf dem Brustbein.
Das Brustbein wird 30-mal in Folge kurz und kräftig heruntergedrückt. Die Eindrucktiefe beträgt etwa fünf bis sechs Zentimeter. Zwischen zwei Pumpstößen soll der Brustkorb komplett entlastet werden, damit sich das Herz wieder mit Blut füllen kann. Die angestrebte Frequenz der Herzdruckmassage liegt bei mindestens 100 und maximal 120 Kompressionen pro Minute. Die richtige Körperhaltung erleichtert dem Helfer die Arbeit. Er kniet aufrecht neben dem Patienten, seine Schultern befinden sich senkrecht über dem Brustbein des Patienten. Der Helfer drückt rhythmisch mit dem Gewicht seines Oberkörpers, während seine Arme gestreckt und die Ellenbogen durchgedrückt sind. Zunehmend werden auch mechanische Reanimationshilfen eingesetzt.[2]
Bei der Herzdruckmassage kommt es häufig, auch bei korrekter Durchführung, zu Rippenbrüchen. Diese sind normal und bergen für den Patienten keinerlei weiterreichende Gefahren. Daher sollte auch nach einem oder mehreren Rippenbrüchen die Herzdruckmassage weitergeführt werden. [11]
Beatmung
Die Beatmung ohne weitere Hilfsmittel erfolgt als Mund-zu-Nase- oder Mund-zu-Mund-Beatmung (siehe Atemspende). Üblich in Deutschland und Europa ist die Mund-zu-Nase-Beatmung, da diese sicherer durchführbar ist. Der Kopf des Betroffenen wird dabei überstreckt. Der Mund muss bei der Mund-zu-Nase-Beatmung, die Nase bei der Mund-zu-Mund-Beatmung verschlossen werden. Das Volumen ist richtig gewählt, wenn sich der Brustkorb sichtbar hebt. Die Beatmungsphase sollte etwa eine Sekunde betragen, die Beatmung wird sofort einmal wiederholt. Um die Hygiene zu verbessern und eventuell vorhandenen Ekel zu überwinden, gibt es verschiedene Beatmungshilfen wie Beatmungsfolien mit einem Filter und verschiedene Arten von Taschenmasken, deren Einsatz allerdings Übung erfordert. Wenn der Verdacht einer Vergiftung mit Kontaktgiften (beispielsweise Pflanzenschutzmitteln wie Parathion) besteht, sollte auf die Atemspende verzichtet werden. Wenn ein Laie sich eine Beatmung nicht zutraut, ist eine ununterbrochene Herzdruckmassage für diesen eine akzeptable Alternative.[8] Professionelle Helfer verwenden zur Beatmung einen Beatmungsbeutel, oft in Verbindung mit einem Guedel-Tubus, Larynxtubus oder nach einer Intubation. Die Atemluft lässt sich dabei zusätzlich mit Sauerstoff anreichern, wobei Konzentrationen von fast 100 % erreicht werden können.[2]
Erweiterte Maßnahmen
Ziel der erweiterten Maßnahmen, auch als advanced life support (ALS, Begriff des European Resuscitation Council) oder advanced cardiac life support (ACLS, Bezeichnung der American Heart Association) bezeichnet, ist die Wiederherstellung eines physiologischen Herzrhythmus des Patienten. Dergleichen sind die Atemwegssicherung mittels Intubation, Anlage eines venösen Zuganges, die medikamentöse Basistherapie sowie die Therapie reversibler Ursachen des Kreislaufstillstandes. Bei der Therapie wird zudem, wie bereits beschrieben, zwischen defibrillierbaren und nicht-defibrillierbaren Formen des Kreislaufes unterschieden. Bei einem defibrillierbaren Rhythmus, meist Kammerflimmern, hat die schnelle Anwendung eines Defibrillators oberste Priorität. Auch die Gabe von antiarrhythmischen Medikamenten kommt in Frage.
Der Ablauf der Maßnahmen wird in den Richtlinien des ERC als Algorithmus beschrieben, wodurch eine standardisierte und einheitliche Durchführung ermöglicht wird.[12]
Defibrillation und Schrittmachertherapie
Die Defibrillation ist bei Kammerflimmern, Kammerflattern und pulsloser ventrikulärer Tachykardie das Mittel der Wahl, bei Asystolie jedoch nicht angezeigt. Bei Defibrillatoren mit monophasischem Impuls wird ein Schock von 360 Joule appliziert, bei solchen mit biphasischem Schockverlauf 150–200 Joule beim ersten, 200–360 bei allen weiteren Schocks. Durch diesen Stromstoß kann die ungeordnete elektrische Aktivität des Herzmuskels durchbrochen und ein Neustart mit regulärem Rhythmus ermöglicht werden. Direkt nach jeder Defibrillation wird zunächst mit Herzdruckmassage und Beatmung im Verhältnis 30:2 für zwei Minuten fortgefahren. Erst dann wird eine erneute Rhythmus- und Pulskontrolle durchgeführt, denn sollte die Defibrillation den Herzrhythmus erfolgreich wiederhergestellt haben, ist die anfängliche Auswurfsleistung zu gering, um eine ausreichende Perfusion sicherzustellen. Bei pulsloser elektrischer Aktivität oder bei Asystolie mit P-Wellen im EKG kann der Einsatz eines transkutanen Schrittmachers erwogen werden.[12][3]
Eine Entwicklung der letzten Jahre ist die zunehmende Verbreitung von automatisierten Defibrillatoren an öffentlichen Plätzen. Diese automatisierten externen Defibrillatoren (AED) verfügen über eine automatisierte Rhythmuserkennung und ermöglichen mittels akustischer Anleitung auch dem Ersthelfer, eine Defibrillation durchzuführen. Das Gerät diagnostiziert selbstständig das vorliegende Problem und gibt dem Anwender genaue Anweisungen. Ist eine Defibrillation notwendig, braucht der Helfer nur der Ansage folgend den Auslöseknopf zu drücken.[2]
Atemwegssicherung
Die endotracheale Intubation gilt als Goldstandard bei der Atemwegssicherung im Rahmen der Reanimation. Dabei wird ein Tubus durch Mund oder Nase zwischen den Stimmlippen des Kehlkopfes (Larynx) hindurch in die Luftröhre (Trachea) geschoben. Vorteile der Intubation sind Schutz vor Aspiration von Mageninhalt und die Möglichkeit der kontrollierten manuellen oder maschinellen Beatmung. Da die endotracheale Intubation einen erhöhten Schwierigkeitsgrad aufweist, sollen laut Richtlinien nur geübte und erfahrene Helfer diese Methode anwenden. Als Alternativen werden der Einsatz von Larynxtubus, Combitubus oder Larynxmaske empfohlen.[12]
Für die Intubation sollte die Herz-Lungen-Wiederbelebung nicht oder nur kurz unterbrochen werden. Ein Intubationsversuch soll nicht länger als 10 Sekunden dauern. Die korrekte Lage des Tubus muss klinisch (etwa Atemgeräusch über den Lungen) oder durch den Nachweis von CO2 (Kapnometrie) in der ausgeatmeten Luft überprüft werden. Nach erfolgreicher Intubation wird die Herzdruckmassage kontinuierlich, die Beatmung mit einer Frequenz von 10/min fortgeführt.[12]
Medikamente
Die Medikamentengabe erfolgt bevorzugt intravenös, da dieser Zugang schnell und sicher ist. Eine Alternative ist die Gabe über einen intraossären Zugang durch Punktion des Knochenmarks, die oft bei kleinen Kindern angewandt wird. Von der Gabe von Medikamenten durch den Tubus (endobronchiale Applikation) wird abgeraten, da eine sichere Resorption nicht gewährleistet ist und der Plasmaspiegel des Medikaments nicht vorhersagbar ist. Eine intrakardiale Gabe direkt in das Herz ist veraltet und wird ebenfalls nicht durchgeführt.
Adrenalin ist das Standardmedikament der Reanimation. Es wird aufgrund seiner α-adrenergen vasokonstriktorischen Eigenschaften gegeben, die zu einer Verengung der peripheren Blutgefäße führen, was die Durchblutung von Herz und Gehirn verbessert (1 mg alle drei bis fünf Minuten). Die Hoffnungen, die in das ebenfalls gefäßverengende Vasopressin als Alternative zu Adrenalin gesetzt wurden, haben sich nicht erfüllt. Mehrere große randomisierte Studien konnten keinen Überlebensvorteil bei der Gabe von Vasopressin nachweisen, die Gabe wird in den europäischen Richtlinien nicht mehr empfohlen.[13] Bei anhaltendem Kammerflimmern oder Kammertachykardie und dreimaliger Defibrillation wird das Antiarrhythmikum Amiodaron (300 mg) gegeben. Es hat das zuvor übliche Lidocain in den Empfehlungen abgelöst.[14]. Die 2010 aktualisierten Reanimationsrichtlinien empfehlen bei einer Asystolie oder einer pulslosen elektrischen Aktivität keine Gabe von Atropin mehr, da ein Benefit durch die Blockierung des parasympathischen Nervensystems (Parasympathikolyse) nicht nachgewiesen werden konnte.
Die früher praktizierte „Pufferung“ der Azidose (Übersäuerung) des Kreislaufs im Rahmen eines Kreislaufstillstandes mit Natriumbicarbonat ist nicht mehr gerechtfertigt. Die Infusion von Natriumbicarbonat produziert CO2, das in die Zellen diffundiert und somit die intrazelluläre Azidose verschlimmert - also den gegenteiligen Effekt erzielt. Daher wird Natriumbicarbonat nur noch im Rahmen von schwersten Hyperkaliämien und Intoxikationen mit trizyklischen Antidepressiva in geringer Dosierung empfohlen.[12] Bei speziellen Rhythmusstörungen kann weiterhin die Gabe von Magnesiumsulfat in Betracht kommen. Für den Einsatz eines Thrombolytikums bei Verdacht auf einen Herzinfarkt liegen nur ungenügende Daten vor; er sollte jedoch bei Verdacht auf Lungenembolie erwogen werden.[12]
Kausale Behandlung
Neben den Reanimationsmaßnahmen, die eine symptomatische Therapie darstellen, muss auch versucht werden, die reversiblen Ursachen des Kreislaufstillstandes zu diagnostizieren und ursächlich zu behandeln (kausale Therapie). Zu den reversiblen Ursachen zählen eine ungenügende Sauerstoffversorgung des Patienten (Hypoxie), ein Mangel an Blutvolumen (hypovolämischer Schock), Unterkühlung (Hypothermie) und metabolische Störungen, insbesondere zu viel oder zu wenig Kalium in Blut. Als weitere kurzfristig im Rahmen einer Reanimation therapierbare Ursachen gelten eine Herzbeuteltamponade, Vergiftung, Thromboembolien (Herzkranz- oder Lungengefäße) sowie ein Spannungspneumothorax.[15]
Zu den möglichen, daraus abgeleiteten Maßnahmen zählen der Einsatz von Thrombolytika bei einem Herzinfarkt oder einer Lungenembolie, die Behandlung eines akuten Blutverlustes durch Infusionstherapie, weiterhin die Korrektur von Elektrolytstörungen, das Aufwärmen von unterkühlten Patienten, die Verabreichung von Antidota bei Vergiftungen, die Entlastung eines Spannungspneumothorax sowie die Therapie weiterer spezieller Krankheitsbilder wie akuter obstruktiver Atemwegserkrankungen (Asthma-Anfall) oder Anaphylaxien. Die Maßnahmen werden in der Postreanimationsphase (s. u.) fortgesetzt.[12][15]
Besonderheiten bei Neugeborenen, Säuglingen und Kindern
Kinder sind keine kleinen Erwachsenen; daher gilt es bei der Reanimation einige Besonderheiten zu beachten. Es wird zwischen Säuglingen (bis etwa 12 Monate) und älteren Kindern (ab etwa 12 Monate bis zum Erreichen der Pubertät) unterschieden.
Während bei Erwachsenen Kreislaufstillstände meist kardial bedingt sind, ist bei Säuglingen und Kindern häufig eine Störung der Atmung ursächlich („sekundärer Herzstillstand“).[16] Aus diesem Grund werden bei Kindern vor Beginn der Herzdruckmassage zunächst fünf initiale Atemhübe hintereinander gegeben. Als eine weitere Besonderheit wird zur Beatmung speziell bei Säuglingen der Kopf nicht überstreckt, sondern nahezu in der Neutralposition belassen („Schnüffelstellung“). Die Beatmung erfolgt wegen der Körpergröße der Patienten bei Neugeborenen und Säuglingen über Mund und Nase gleichzeitig (Mund zu Mund und Nase).
Zur Durchführung der Herzdruckmassage wird bei Kindern nur ein Handballen benutzt. Für Säuglinge verwendet man zwei Finger oder umfasst den Brustkorb mit beiden Händen und drückt ihn (bei Zusammenarbeit von zwei Helfern) mit den Daumen ein. Die Drucktiefe sollte etwa 1/3 des Brustkorbdurchmessers betragen. Die Abfolge nach den fünf initialen Atemhüben beträgt für den Ersthelfer – wie beim Erwachsenen – 30 Herzdruckmassagen zu zwei Beatmungen; für medizinisches Personal gilt ein Druckverhältnis von 15:2, wenn mehrere Helfer anwesend sind. Bei Neugeborenen wird ein Verhältnis von 3:1 eingesetzt.[17][18]
Prinzipiell erfolgt die Durchführung der Herz-Lungen-Wiederbelebung wie beim Erwachsenen und wird lediglich dem Körperbau von Kindern und Säuglingen angepasst. Im Zweifelsfall ist nach dem Schema für Erwachsene zu verfahren, da, wie die Richtlinien ausdrücklich betonen, das zeitige Beginnen von Maßnahmen wichtiger ist als eine an das Alter angepasste Durchführung.[17]
Beim Einsatz eines automatischen externen Defibrillators (AED) sollten nach Möglichkeit Kinderelektroden verwendet werden. Bei Kindern unter 1 Jahr sollte kein AED verwendet werden. Erweiterte Maßnahmen verlaufen entsprechend der Durchführung beim Erwachsenen in angepasster Form. Da es bei Kindern oft schwierig ist, einen venösen Zugang zu finden, wird alternativ eine intraossäre Punktion durchgeführt.[17]
Postreanimationsphase
Die Versorgungsphase nach einer erfolgreichen Reanimation (Postreanimationsphase, post-resuscitation care) beginnt mit dem Wiedereinsetzen eines spontanen Kreislaufes (return of spontaneous circulation, ROSC). Sie beinhaltet eine weitere präklinische Stabilisierung, den Transport in ein geeignetes Zentrum sowie eine erweiterte intensivmedizinische Behandlung und Überwachung. Die Maßnahmen in dieser Phase beeinflussen die Prognose signifikant.[12][19]
Im Vordergrund stehen in dieser Phase kausale Therapiemaßnahmen wie z. B. eine Reperfusionstherapie nach Herzinfarkt oder die operative Versorgung von Verletzungen. Daneben erfolgt die symptomatische Behandlung von Atmungs- und Herz-Kreislauffunktion, um eine ausreichende Versorgung mit Sauerstoff, insbesondere des Gehirns, sicherzustellen. Dazu ist unter Umständen eine Beatmungstherapie unter Sedierung, eine Schrittmachertherapie sowie der vielfältige Einsatz von Medikamenten notwendig, u.a. um mit Katecholaminen einen ausreichenden organversorgenden Blutdruck sicherzustellen, oder Krämpfe und Myoklonien zu behandeln. Daneben werden weitere wichtige Körperparameter überwacht und Störungen gegebenenfalls behandelt. Hervorgehoben werden kann hier unter anderem der Blutzucker, stellt eine korrekte Einstellung doch unabhängig von der Grunderkrankung einen wichtigen Überlebensvorteil dar.[12]
Zur Minderung des zerebralen Schadens wird für bewusstlose Erwachsene mit einer überlebten Reanimation eine Abkühlung auf 32–34 °C für 12 bis 24 Stunden empfohlen (therapeutische Hypothermie).[12]
Das Erreichen einer Sauerstoffsättigung größer 96 % scheint nicht indiziert, da eine Hyperoxämie in der Postreanimationsphase oxidativen Stress erzeugt und somit postischämisch Neurone schädigen kann. Tierexperimentelle Untersuchungen zeigten, dass sich das neurologische Outcome verbessert, wenn in der ersten Stunde nach ROSC die Sauerstoffgabe auf eine Ziel-Sauerstoffsättigung von 94 - 96 % ausgerichtet wird, der Patient also kontrolliert reoxygeniert wird. [20]
Sollten die Patienten längerfristig (>5 Tage) künstlich beatmet werden müssen, ist eine künstliche Ernährung über den Magen-Darm-Trakt oder venös sinnvoll.[21]
Prognose
Die Überlebensraten bei einem Kreislaufstillstand hängen von vielen Faktoren ab. Die zugrunde liegende Ursache, Alter und Vorerkrankungen des Betroffenen wie auch der Zeitpunkt bis zur Einleitung von Reanimationsmaßnahmen sind unter anderen für diese Rate entscheidend, weswegen allgemeine Aussagen zur Prognose schwierig sind. Die langfristige Prognose nach einer primär erfolgreichen Reanimation wird von der Grunderkrankung bestimmt.
Von den menschlichen Organen reagieren die Nervenzellen des Gehirns am empfindlichsten auf Sauerstoffmangel. Schon drei Minuten nach Beginn des Kreislaufstillstands besteht die Gefahr von bleibenden Hirnschäden. Deshalb sind neben dem Überleben die neurologischen Folgeschäden ein weiterer wichtiger Aspekt bei der Wiederbelebung. Eine Vielzahl von Patienten, die einen Kreislaufstillstand überlebt haben, trägt solche Schäden davon. Voraussagen über neurologische Schäden nach überlebtem Kreislaufstillstand sind schwer zu treffen. Verlässliche diagnostische Verfahren gibt es nicht. Mit Einschränkungen weisen eine hohe Serumkonzentrationen der Neuronenspezifischen Enolase (NSE) und der S-100-Proteine auf ein schlechteres Outcome hin.[12]
Die Zeit, die bis zum Beginn von Reanimationsmaßnahmen vergeht, ist der wichtigste der die Prognose beeinflussenden Faktoren. Pro Minute, die bis zum Beginn der Herz-Lungen-Wiederbelebung verstreicht, verringert sich die Überlebenswahrscheinlichkeit des Patienten um etwa 10 %. So sind bei Herzdruckmassage mit Beatmung und einer Defibrillation innerhalb der ersten drei bis fünf Minuten Überlebensraten von 50–75 % möglich, die danach stark abfallen. Da in den europäischen Ländern die Frist bis zum Eintreffen des Rettungsdienstes meist bei acht Minuten oder mehr liegt, sind die Maßnahmen von anwesenden Laien für das Überleben des Patienten entscheidend. Ein schneller Notruf, ein schneller Beginn von Basismaßnahmen und erweiterten Maßnahmen, insbesondere der Defibrillation, verdoppeln bis verdreifachen insgesamt die Überlebensquote, bei Erwachsenen wie bei Kindern.[2][22]
Die Ursache des Kreislaufstillstandes ist ein weiterer wichtiger prognostischer Faktor. Während kardiale Ursachen eine Gesamtüberlebensrate von etwa 7 % aufweisen (bis zur Entlassung aus dem Krankenhaus), liegt diese bei den anderen Ursachen bei nur etwa 2 %.[1] Eine besonders schlechte Erfolgsquote haben Reanimationen bei Kreislaufstillständen, die durch Traumata verursacht sind. Das Gesamtüberleben liegt hier bei nur 5,5 % (0–17 % in verschiedenen Studien). Die meisten Überlebenden dieser Gruppe tragen Hirnschäden davon (> 98 %). Besser ist die Prognose bei Unterkühlung und Ertrinkungsunfällen.[12]
Ethische, rechtliche und psychische Aspekte
- „There remains a widespread divergence of views on ethical aspects of resuscitation with the countries of Europe that are largely unpredictable according to commonly perceived national characteristics. [...] For many ethical questions there can be no clear and correct didactic answers.“[23]
- (In vielen ethischen Aspekten der Reanimation herrscht ein weites Spektrum an Sichtweisen in Europa, die großteils nicht durch vermeintliche nationale Eigenheiten erklärbar sind. [...] Für viele ethische Fragen kann es deshalb keine eindeutigen und richtigen Antworten geben.)
Bei einem Kreislaufstillstand stellt sich unweigerlich die Frage nach dem Sinn von Reanimationsmaßnahmen und deren Abbruch. Diese Entscheidungen werden durch individuelle, international und lokal kulturelle, rechtliche, traditionelle, religiöse, soziale und ökonomische Faktoren beeinflusst.[23][24] Sie ist neben vielen anderen Fragen Thema der Medizinethik bzw. der Ethik allgemein.
An eine Patientenverfügung, in der die Unterlassung von Wiederbelebungsmaßnahmen formuliert sein kann, ist der behandelnde Arzt zur Berücksichtigung der Patientenautonomie gebunden. Derartige Willensäußerungen eines Patienten werden in der Regel berücksichtigt, wenn die Patientenverfügung bekannt ist und Anweisungen für die tatsächlich eingetretene Situation enthält. Im präklinischen Bereich jedoch ist eine Prüfung unter dem situationsbedingten Zeitdruck oft schwierig bis unmöglich, so dass trotz einer Verfügung eine Reanimation begonnen wird. In der Haltung des medizinischen Personals zu schriftlichen Vorausverfügungen gibt es international erhebliche Abweichungen. Das Gleiche gilt auch für gesetzliche Regelungen zur Verbindlichkeit solcher Patientenverfügungen.
Neben dem Beginn von Reanimationsmaßnahmen wird auch deren Beendigung kontrovers diskutiert. Eindeutige Zeichen, die mit einem möglichen Erfolg oder Misserfolg einer Wiederbelebung korrelieren, sind bisher in keiner Studie eindeutig belegt worden. Sind die therapeutischen Möglichkeiten ausgeschöpft, dauert eine erfolglose Reanimation lange an oder sind keine Aussichten auf ein akzeptables Überleben gegeben, kann der behandelnde Arzt die Maßnahmen beenden.[25] Allgemeine Entscheidungsregeln zu dieser in den meisten Ländern legalen passiven Sterbehilfe beim Abbruch der Maßnahmen, sowie auch zur Beendigung der Behandlung im persistierenden vegetativen Zustand nach einer Reanimation, kann es nicht geben. Vor allem in den Ländern des angelsächsischen Sprachraums wird die Entscheidung zur Nicht-Aufnahme oder Beendigung der Wiederbelebung durch nichtärztliches Personal getroffen.[26] Diese Vorgangsweise wird in anderen Ländern strikt abgelehnt.
Sehr unterschiedliche Sichtweisen gibt es bei der Frage der Forschung und Ausbildung an gerade Verstorbenen.[27] Insbesondere im islamisch geprägten Kulturkreis, zunehmend aber auch in westlichen Staaten, insbesondere in den USA, wird dies abgelehnt. Verschiedene Fachgesellschaften sehen die Zukunft der Forschung in diesem Bereich durch die zunehmend striktere Gesetzgebung in vielen Ländern gefährdet.
Das Konzept der Anwesenheit von Angehörigen während der Reanimation entstand in den 1980er Jahren. Verschiedene Untersuchungen zeigen, dass es zur Bewältigung dieses belastenden Ereignisses beitragen kann. Dieses Vorgehen ist in vielen europäischen Ländern dabei, akzeptierte Praxis zu werden.[28][29] Eine wichtige Entwicklung ist die Unterstützung von traumatisierten Angehörigen nach erfolgloser Reanimation durch Kriseninterventionteams.
Auch für Ärzte und Mitarbeiter des Rettungsdienstes stellt eine Reanimation einen psychisch belastenden Einsatz dar. In besonderem Maße betrifft dies die Wiederbelebung von Kindern. Mögliche Folge bei diesen Berufsgruppen ist die Ausbildung von posttraumatischen Belastungsstörungen und Burnout-Syndrom. Parallel zur Krisenintervention bei Angehörigen stehen für die Bewältigung besonders traumatisierender Erfahrungen Methoden für die Helfer zur Verfügung, die Critical Incident Stress Management (CISM) oder Stressbearbeitung nach belastenden Ereignissen (SbE) genannt werden.
Fachgesellschaften und Richtlinien
Fachgesellschaften wie die American Heart Association (AHA), das European Resuscitation Council (ERC) sowie das International Liaison Committee on Resuscitation (ILCOR) veröffentlichen regelmäßig gemeinsame Richtlinien zur Durchführung der Reanimation, die auf aktuellen wissenschaftlichen Erkenntnissen fußen. Aktuell sind die Richtlinien von 2010, die von den Ärztekammern einzelner Länder in verschiedenem Ausmaß übernommen und von Hilfsorganisationen, Krankenhäusern und anderen Institutionen mit Verzögerung und oft mit Unterschieden umgesetzt werden. 2010 hat das ERC seine Richtlinien aktualisiert.
In Deutschland haben sich die in der Bundesarbeitsgemeinschaft Erste Hilfe (BAGEH) vertretenen Hilfsorganisationen und der „Deutsche Beirat für Erste Hilfe und Wiederbelebung bei der Bundesärztekammer“ im Jahr 2002 auf einen nationalen Konsens geeinigt, der auf der vorhergehenden Version der Reanimationsrichtlinien von 2000 basierte. Im März 2006 veröffentlichte die Bundesärztekammer Eckpunkte für eine Aktualisierung, die auf den ERC-Richtlinien von 2005 basieren.[30] In Österreich und der Schweiz haben sich die ärztlichen Organisationen und die Organisationen, die den Rettungsdienst und die Breitenausbildung in Erster Hilfe durchführen, darauf verständigt, die ERC-Richtlinien anzuwenden.
Um einen wissenschaftlichen Vergleich von Reanimationen weltweit zu ermöglichen, schufen die führenden Verbände Mitte der 1990er Jahre mit Festlegung des Utstein-Style-Protokolls einen einheitlichen Datensatz.[31] Zahlreiche Veröffentlichungen zu Reanimationsabläufen orientieren sich daran. In Deutschland baut die Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI) seit 2003 ein bundesweites Reanimationsregister auf.
Geschichte der Wiederbelebung
Altertum
Schon seit Jahrhunderten wird versucht, Menschen, die keine klaren Lebenszeichen mehr zeigen, wieder ins Leben zurückzurufen. Dabei gab es verschiedene Versuche, leblose Personen durch laute Ansprache, Berührung, Atemspende und Thoraxkompression zu reanimieren.
Von Konfuzius (China, 500 v. Chr.) ist das folgende Zitat überliefert: „Der Retter eines Menschen ist größer als der Bezwinger einer Stadt.“
Der Ursprung der Atemspende ist nicht bekannt, man weiß nur, dass die Methode sehr alt ist. Möglicherweise hatten die Ägypter schon vor etwa 5000 Jahren erste Kenntnisse von Beatmungstechniken, worauf Funde hindeuten.[32] Im 2. Buch der Könige im Alten Testament (etwa 700 v. Chr.) heißt es:
- „Als Elischa in das Haus kam, lag das Kind tot auf seinem Bett. Er ging in das Gemach, schloss die Tür hinter sich und dem Kind und betete zum Herrn. Dann trat er an das Bett und warf sich über das Kind; er legte seinen Mund auf dessen Mund, seine Augen auf dessen Augen, seine Hände auf dessen Hände. Als er sich so über das Kind hinstreckte, kam Wärme in dessen Leib.“[33]
Neuzeit
Lange Zeit bestimmte die Lehre des Galen von Pergamon aus der Zeit der Spätantike die Vorstellungen von den Vorgängen im menschlichen Körper. Erst im 17. Jahrhundert wurde Galens Lehre von William Harveys Entdeckung des Blutkreislaufes abgelöst. Dieser beschrieb zum ersten Mal schlüssig und zusammenhängend den Blutkreislauf und die Aufgabe des Herzens als Druckpumpe. Zuvor hatte bereits Andreas Vesalius Galens Fehler aus der Tieranatomie verbessert.[34] Die Londoner Royal Society demonstrierte 1667 die Beatmung anhand des geöffneten Brustkorbs eines Hundes und die dabei sichtbaren Belüftung der Lunge. An einem Bergmann führte 1744 der Chirurg Tossach erstmals eine erfolgreiche Mund-zu-Mund-Beatmung durch. Man erkannte die Bedeutung der Atmung für die Wiederbelebung, neue Erkenntnisse wurden jedoch nicht konsequent in der Wiederbelebung umgesetzt.
Es gab aus heutiger Sicht kuriose Empfehlungen zur Wiederbelebung, beispielsweise die Empfehlung, warme Luft mit einem Blasebalg oder einer Klistierspritze in die Gedärme zu blasen, oder das Einblasen von Tabakrauch (Fumigation) in den Darm. Der spätere Großherzog von Sachsen-Weimar-Eisenach, Carl August, erließ 1776 die folgende Anweisung zur Wiederbelebung:
- „Hierauf muss man Luft in den Mund blasen, entweder mittels eines Blasebalgs oder, welches besser, auf die Weise, dass ein Mensch, der eine gesunde Lunge hat, seinen Mund auf den Mund des Ertrunkenen einbringt und dazu sich eines abgebrochenen Pfeifenstils oder einer anderen Röhre bedient, bei diesem sowohl des Odems, als auch Tabakrauch aber muss ein anderer mit der einen Hand die Nase des Ertrunkenen zuhalten und mit der anderen über die Brust hin und her streichen und vornehmlich von der Herzgrube nach der Brust reiben und rücken.“[35]
Im 19. Jahrhundert wurde eine Vielzahl verschiedener manueller Verfahren der Atemspende durch direkte oder indirekte Thoraxkompression ausprobiert und beschrieben, wie etwa die Methode nach Silvester, bei der die Beatmung durch passive Armbewegungen des Patienten praktiziert werden soll.[36]
Auch zur Frage der Herzdruckmassage gab es verschiedene Ansätze. 1904 erschien das Buch „Die Frau als Hausärztin“ von Anna Fischer-Dückelmann, in dem eine Anleitung zur Herzmassage zu finden ist:
- „Indirekte Herzmassage: Das Zwerchfell wird beeinflusst, ebenso das Herz, wenn man mit beiden Handflächen die Eingeweide in die Höhe schiebt und nach links aufwärts drückt, dann plötzlich loslässt. – Dadurch wird das Herz hinauf und hinunter geschoben, durch die Erhebung des Zwerchfelles aber die Brusthöhe zuerst verengt, und, wenn es plötzlich wieder herabsinkt, erweitert. Ist noch ein Funken Leben vorhanden, so sind solche Anregungen wohl imstande, Atmung und Herzschlag wieder in Gang zu bringen. Bei verunglückten Kindern können Frauen diese 'erste Hilfe bei Unglücksfällen' wohl zur Anwendung bringen.“[37]
Entwicklung der modernen Reanimation im 20. Jahrhundert
Sowjetische Mediziner experimentierten Ende der 1930er Jahre mit Wiederbelebungstechniken an Hunden allein durch Blutzufuhr. Ein 1940 in New York gezeigter Werbefilm der Sowjetischen Filmagentur "Experiments in the revival of organisms" demonstriert u. a. neurologische Reaktionen eines abgeschnittenen, aber mit Blut versorgten Hundeschädels sowie die vermeintliche Wiederbelebung eines Hunds nach 10 Minuten Herzstillstand durch eine externe Blutversorgungsmaschine.[38]
Anfang der 1960er Jahre führten verschiedene Forschungsergebnisse zur Entwicklung der im Prinzip bis heute gültigen Reanimationstechnik. 1957 gelang es Greene nachzuweisen, dass mit der Ausatemluft des Helfers ein ausreichender Gasaustausch erzielt werden konnte und dass die Mund-zu-Mund-Beatmung den vorher benutzten Beatmungsverfahren überlegen ist.[39] 1960 erkannte man die Effektivität der äußeren Herzdruckmassage, die zuvor nur als Verfahren bei eröffnetem Brustkorb eingesetzt worden war (William B. Kouwenhoven).[40]
Der entscheidende Schritt erfolgte jedoch durch Peter Safar. Der amerikanische Anästhesist und gebürtige Wiener hatte die geringen Erfolge der bisherigen Methoden erkannt und konnte zeigen, dass eine Kombination aus Herzdruckmassage und Beatmung höhere Erfolgsraten aufweist. Dazu erprobte er die Wirksamkeit seiner kardiopulmonalen Reanimation an freiwilligen Kollegen aus seinem Forschungsteam.[41] Aufgrund dieser Forschungsergebnisse, die die Grundlage der modernen Wiederbelebungstechniken bilden, wird Safar oft auch als „Vater der kardiopulmonalen Reanimation“ bezeichnet.
Parallel hierzu war in den 1950er Jahren durch den Ingenieur Hesse und den Arzt Ruben der Beatmungsbeutel erfunden worden.[42] Um die Handhabung des Beutels üben zu können, entwickelten die beiden Erfinder eine Puppe, die damit beatmet werden konnte. Das erste Trainingsgerät wurde dann 1958 an das dänische Rote Kreuz verkauft (Ambu-Phantom). Im Jahre 1960 wurde das Gerät dann um die Funktion der Thoraxkompression und der Mund-zu-Mund-Beatmung ergänzt, so dass das weltweit erste „Übungs-Phantom“ entstanden war. Bei einer Reise nach Norwegen lernte Safar den Spielzeugfabrikanten Asmund Laerdal kennen. Gemeinsam entwickelten Safar und Laerdal die so genannte Resusci-Anne. Mit dieser einfachen Puppe wurde es möglich, auch Laien in der Herz-Lungen-Wiederbelebung auszubilden.
Die ersten Versuche von Elektroschockbehandlung bei Herzrhythmusstörungen wurden schon in den 1940er Jahren unternommen, anfangs mit Wechselstrom.[43] Anfang der 1960er Jahre ist von dem US-amerikanischen Kardiologen Bernard Lown die Defibrillation und elektrische Kardioversion durch Gleichstrom entwickelt worden.[44] Eine solche Methode war aufgrund des kalten Krieges unabhängig davon schon 1946 in der Sowjetunion beschrieben worden.[45] Die Weiterentwicklung der Defibrillatoren führte in den 1990er Jahren schließlich zu Geräten, die auch zur Anwendung durch den Ersthelfer geeignet sind.
2012 wurde erstmals eine mobile Herz-Lungen-Maschine zur Wiederbelebung verwendet.[46]
Literatur
- European Resuscitation Council Guidelines for Resuscitation. in: Resuscitation. Elsevier Science Ireland, Shannon 67.2005, S1, S1—S2 (download) ISSN 0300-9572 PMID 16321715
- Schwerpunkt ERC-Richtlinien 2005. in: Notfall & Rettungsmedizin. Springer-Verlag, Berlin 9.2006,1. ISSN 1434-6222
Einzelnachweise
- ↑ 1,0 1,1 Pell JP, Sirel JM, Marsden AK et al.: Presentation, management, and outcome of out of hospital cardiopulmonary arrest: comparison by underlying aetiology. Heart (2003) 89:839–842. PMID 12860852
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 2,6 2,7 2,8 Koster RW et al: European Resuscitation Council Guidelines for Resuscitation 2010 Section 2. Adult basic life support and use of automated external defibrillators.Resuscitation. 2010 Oct;81(10):1277-92. PMID 20956051
- ↑ 3,0 3,1 Deakin CD, Nolan JP, Sunde K, Koster RW: European Resuscitation Council Guidelines for Resuscitation 2010 Section 3. Electrical therapies: Automated external defibrillators, defibrillation, cardioversion and pacing. Resuscitation. 2010 Oct;81(10):1293-304. PMID 20956050
- ↑ Nolan J: European Resuscitation Council guidelines for resuscitation 2005. Section 1. Introduction. Resuscitation. (2005) 67 Suppl 1:S3-6. PMID 16321715
- ↑ Ewy GA.: Cardiocerebral resuscitation: the new cardiopulmonary resuscitation. Circulation. 2005 Apr 26;111(16):2134-42. PMID 15851620
- ↑ SOS-KANTO study group: Cardiopulmonary resuscitation by bystanders with chest compression only (SOS-KANTO): an observational study. Lancet. 2007 Mar 17;369(9565):920-6. PMID 17368153
- ↑ Stellungnahme des European Resuscitation Council (ERC) bezüglich der „Compression-only CPR Studie“
- ↑ 8,0 8,1 R. W. Koster, L. L. Bossaert, J. P. Nolan, D. Zideman, on behalf of the Board of the European Resuscitation Council: Advisory statement of the European Resuscitation Council. 31. März 2008. (PDF, 52 kB)
- ↑ SOS-KANTO Study Group. Cardiopulmonary resuscitation by bystanders with chest compression only (SOS-KANTO): an observational study. Lancet 2007;369:920–6.
- ↑ Iwami T, Kawamura T, Hiraide A, et al. Effectiveness of bystander-initiated cardiac-only resuscitation for patients with out-of-hospital cardiac arrest. Circulation 2007;116:2900–7
- ↑ http://www.apotheken.de/gesundheit-heute-news/article/die-wiederbelebung/
- ↑ 12,00 12,01 12,02 12,03 12,04 12,05 12,06 12,07 12,08 12,09 12,10 12,11 Deakin CD et al: European Resuscitation Council Guidelines for Resuscitation 2010 Section 4. Adult advanced life support. Resuscitation. 2010 Oct;81(10):1305-52. PMID 20956049
- ↑ Aung K, Htay T.: Vasopressin for cardiac arrest: a systematic review and meta-analysis. Arch Intern Med. (2005) 165(1):17–24. PMID 15642869
- ↑ Dorian P, Cass D, Schwartz B, Cooper R, Gelaznikas R, Barr A: Amiodarone as compared with lidocaine for shock-resistant ventricular fibrillation. N Engl J Med (2002) 346:884–890 PMID 11907287
- ↑ 15,0 15,1 Soar J et al: European Resuscitation Council Guidelines for Resuscitation 2010 Section 8. Cardiac arrest in special circumstances. Resuscitation. 2010 Oct;81(10):1400-33. PMID 20956045
- ↑ Young KD, Seidel JS.: Pediatric cardiopulmonary resuscitation: a collective review Ann Emerg Med. (1999) 33(2):195–205 PMID 9922416
- ↑ 17,0 17,1 17,2 Biarent D et al: European Resuscitation Council Guidelines for Resuscitation 2010 Section 6. Paediatric life support. Resuscitation. 2010 Oct;81(10):1364-88. PMID 20956047
- ↑ Richmond S, Wyllie J. European Resuscitation Council Guidelines for Resuscitation 2010 Section 7. Resuscitation of babies at birth. Resuscitation. 2010 Oct;81(10):1389-99. PMID 20956046
- ↑ Langhelle A et al: Recommended guidelines for reviewing, reporting, and conducting research on post-resuscitation care: the Utstein style. Resuscitation. 2005 (3):271–83. PMID 16129543.
- ↑ Deakin CD et al., Erweiterte Reanimationsmaßnahmen für Erwachsene („advanced life support“). Sektion 4 der Leitlinien zur Reanimation 2010 des European Resuscitation Council. Notfall Rettungsmed 2010; 13: 559–620.
- ↑ Leitlinien Enterale und Parenterale Ernährung, 2007, Deutsche Gesellschaft für Ernährungsmedizin, ISBN: 9783131480910.
- ↑ Kuisma M, Suominen P, Korpela R: Paediatric out-of-hospital cardiac arrests: epidemiology and outcome. Resuscitation (1995) 30:141–150 PMID 8560103
- ↑ 23,0 23,1 Baskett PJ, Lim A: The varying ethical attitudes towards resuscitation in Europe Resuscitation (2004) 62:267—73 PMID 15325445
- ↑ Baskett PJ, Steen PA, Bossaert L: European Resuscitation Council guidelines for resuscitation 2005. Section 8. The ethics of resuscitation and end-of-life decisions. (2005) Resuscitation. 67 Suppl 1:S171-80. PMID 16321712
- ↑ Bonnin MJ, Pepe PE, Kimball KT, Clark PS Jr: Distinct criteria for termination of resuscitation in the out-of-hospital setting. JAMA (1993) 270:1457–1462 PMID 8204131
- ↑ Naess AC, Steen E, Steen PA.: Ethics in treatment decisions during out-of-hospital resuscitation. Resuscitation. (1997) 33(3):245–56. PMID 9044497
- ↑ Morag RM, DeSouza S, Steen PA, Salem A, Harris M, Ohnstad O, Fosen JT, Brenner BE.: Performing procedures on the newly deceased for teaching purposes: what if we were to ask? Arch Intern Med. (2005) 165(1):92–6. PMID 15642881
- ↑ Doyle CJ, Post H, Burney RE, Maino J, Keefe M, Rhee KJ: Family participation during resuscitation: an option. Ann Emerg Med. (1987) (6):673–5. PMID 3578974
- ↑ Köberich S: Anwesenheit von Angehörigen während einer kardiopulmonalen Reanimation. intensiv 2005; 13: 215-220]
- ↑ Eckpunkte der Bundesärztekammer für die Reanimation 2006 (PDF; 34 KB)
- ↑ Idris AH et al.: Utstein-style guidelines for uniform reporting of laboratory CPR research. Circulation. (1996) 94(9):2324–36. PMID 8901707
- ↑ Ocklitz A: Künstliche Beatmung mit technischen Hilfsmitteln schon vor 5000 Jahren? Anaesthesist. 1996 Jan;45(1):19-21. PMID 8678274
- ↑ 2. Buch der Könige, 4, 32–35 (2 Kön 4,32 EU)
- ↑ Wolff, K: Geschichte der Medizin, edition medizin. Seiten 8,9 und 17
- ↑ n.n.: Geschichte der modernen Notfallmedizin, ADAC
- ↑ Silvester HR: A new method of resuscitating still-born children and of restoring persons apparently drowned or dead. BMJ (1858) 2:576–9
- ↑ Fischer-Dückelmann, Anna: Die Frau als Hausärztin – ein ärztliches Nachschlagebuch. Süddeutsches Verlags-Institut, München, 1922 (Vorwort von 1901)
- ↑ Hundereanimationsfilm der Sowjetunion 1940 bei archive.org
- ↑ Greene DG, Bauer RO, Janney CD, Elam JO: Expired air resuscitation in paralyzed human subjects. J Appl Physiol 1957; 11: 313-318
- ↑ Kouwenhoven WB, Jude JR, Knickerbocker GG: Closed chest cardiac massage. JAMA 1960; 173: 1064-1067
- ↑ Safar P, Brown TC, Holtey WJ, Wilder RJ: Ventilation and circulation with closed-chest cardiac massage in man. JAMA (1961) 176:574–6 PMID 13745343
- ↑ Die Erfindung des Ambu-Beutels (Homepage der Firma Ambu)
- ↑ Beck CS, Pritchard WH, Fell HS: Ventricular fibrillation of long duration abolished by electric shock. JAMA 1947; 135: 985-986
- ↑ Lown B, Amarasingham R, Neuman J: New method for terminating cardiac arrhythmias. Use of synchronized capacitor discharge. JAMA (1962) 182:548–555. PMID 13931298.
- ↑ Gurvich NL, Yuniev SG: Restoration of a regular rhythm in the mammalian fibrillating heart. Am Rev Sov Med 1946; 3:236
- ↑ http://www.spiegel.de/gesundheit/diagnose/mini-herz-lungenmaschine-am-notfallort-herzinfarkt-patient-ueberlebt-a-868490.html
Weblinks
- European Resuscitation Council
- Bundesweites Reanimationsregister der deutschen Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI)
- Austrian Resuscitation Council Homepage des Austrian Resuscitation Council mit Download der kompletten Guidelines auf deutsch
- ERC-Leitlinien 2010 in Deutsch
| Bitte den Hinweis zu Gesundheitsthemen beachten! |
| Dieser Artikel wurde am 6. August 2006 in dieser Version in die Liste der exzellenten Artikel aufgenommen. |
| Dieser Artikel basiert ursprünglich auf dem Artikel Herz-Lungen-Wiederbelebung aus der freien Enzyklopädie Wikipedia und steht unter der Doppellizenz GNU-Lizenz für freie Dokumentation und Creative Commons CC-BY-SA 3.0 Unported. In der Wikipedia ist eine Liste der ursprünglichen Wikipedia-Autoren verfügbar. |