| Jewiki unterstützen. Jewiki, die größte Online-Enzyklopädie zum Judentum.
Helfen Sie Jewiki mit einer kleinen oder auch größeren Spende. Einmalig oder regelmäßig, damit die Zukunft von Jewiki gesichert bleibt ... Vielen Dank für Ihr Engagement! (→ Spendenkonten) |
How to read Jewiki in your desired language · Comment lire Jewiki dans votre langue préférée · Cómo leer Jewiki en su idioma preferido · בשפה הרצויה Jewiki כיצד לקרוא · Как читать Jewiki на предпочитаемом вами языке · كيف تقرأ Jewiki باللغة التي تريدها · Como ler o Jewiki na sua língua preferida |
Denguefieber
| Klassifikation nach ICD-10 | ||
|---|---|---|
| A90 | Denguefieber [Klassische Dengue] | |
| A91 | Hämorrhagisches Denguefieber | |
| ICD-10 online (WHO-Version 2013) | ||
Das Denguefieber [ˈdɛŋge-] (umgangssprachlich auch Dandy- oder Knochenbrecherfieber[1] sowie Siebentagefieber[2] genannt) ist eine Krankheit, deren Ursache eine Infektion mit dem Dengue-Virus ist. Bei dem Virus handelt es sich um ein 40 bis 60 nm großes, behülltes RNA-Virus mit positiver Polarität aus der Familie der Flaviviren.
Das Virus wird durch den Stich einer Mücke übertragen und ist in tropischen und subtropischen Gebieten verbreitet. Die einzigen bekannten Wirte des Virus sind Primaten und verschiedene Stechmückenarten. Es existieren vier verschiedene Serotypen (Untergruppen) des Virus, die innerhalb der letzten 2000 Jahre in Asien sehr wahrscheinlich unabhängig voneinander von nichtmenschlichen Primaten auf den Menschen übersprangen.[1] Seit dem Zweiten Weltkrieg und der folgenden Globalisierung ist das Denguefieber unter anderem durch die Verbreitung seines Überträgers auf dem Vormarsch und wird oft auch als emerging disease (sich ausbreitende Krankheit) bezeichnet.[3] Bei Denguefieber handelt es sich um die sich am schnellsten ausbreitende, virale, von Moskitos übertragene Krankheit; die Fallzahlen haben sich von 1960 bis 2010 verdreißigfacht.[4]
Die Krankheit äußert sich häufig mit unspezifischen Symptomen oder solchen, die einer schweren Grippe ähneln; es kann aber auch zu inneren Blutungen kommen. Bei einem schweren Krankheitsverlauf können ein sogenanntes „Hämorrhagisches Denguefieber“ (DHF) oder ein Dengue-Schock-Syndrom (DSS) auftreten, die beide zum Tode führen können. Die WHO schätzt, dass jährlich 50 bis 100 Millionen Personen erkranken, 500.000 Personen einen schweren Krankheitsverlauf durchleiden und 22.000 Personen an Denguefieber sterben; die meisten der Todesopfer sind Kinder. Wissenschaftler aus Oxford und Heidelberg berichteten im April 2013 in der Zeitschrift Nature, dass sich tatsächlich aber laut ihren Untersuchungen jährlich rund 390 Millionen Menschen mit dem Erreger des Dengue-Fiebers infizierten.[5]
Lange gab es gegen die Erkrankung keine spezifische antivirale Behandlung. Ende 2015 wurde der erste Impfstoff „Dengvaxia“ von Sanofi zugelassen, der gegen alle vier Varianten des Virus wirksam ist und einen Impfschutz von 93 % bietet. Impfungen weiterer Pharmafirmen werden in den nächsten Jahren erwartet.[6] In Deutschland, Österreich und der Schweiz besteht eine Meldepflicht bei Verdacht, Erkrankung, Tod, direktem und indirektem Erregernachweis oder hämorrhagischem Krankheitsverlauf.
Erreger
Denguefieber wird durch einen der vier Serotypen (DENV-1 bis DENV-4) des Dengue-Virus verursacht, es handelt sich um ein rundes behülltes Virus mit einem Durchmesser von 40 bis 60 nm aus der Familie der Flaviviren. Das virale Genom besteht (im Gegensatz zu der von allen Lebewesen verwendeten DNA) aus Ribonukleinsäure (RNA). Das Genom ist etwa 11.000 Nukleotide lang und ist positivsträngig, kann also von Ribosomen direkt abgelesen und mit dessen Information ein Protein (Aminosäurenkette) gebildet werden. Das Genom umfasst nur einen offenen Leserahmen, der für ein Polyprotein codiert (eine lange Aminosäurekette, die nachher noch in die einzelnen funktionalen Proteine geschnitten werden muss).[7]
Während einer Infektion heften sich die Viren über spezifische Rezeptoren an der Zelloberfläche einer Wirtszelle an und werden durch ein sich ausbildendes Endosomvesikel aufgenommen. Normalerweise dienen diese Vesikel dazu, Stoffe zu verdauen, das Virus nutzt sie aber als Transportmöglichkeit, um ins Innere der Zelle zu gelangen. Im Innern des Endosoms induziert der saure pH-Wert die Fusion von Endosommembran und Virushülle, was dem Virus-Inhalt erlaubt, ins Zytosol einzudringen. Danach wird das virale Genom im rauen endoplasmatischen Retikulum (ER) und in so genannten vesicle packets repliziert, und nach einer Reifung im Golgi-Apparat entstehen infektiöse Viruspartikel. Diese verlassen die Zelle und befallen weitere Wirtszellen.[7]
Die vier unterschiedlichen Serotypen kommen entweder in abgegrenzten oder sich überlappenden Endemiezonen vor. Phylogenetische Analysen erlauben es, die einzelnen Serotypen in Genotypen zu unterteilen. Dabei werden DENV-1 und DENV-2 in jeweils fünf, DENV-3 und DENV-4 in jeweils vier Genotypen unterteilt. Molekularbiologische Untersuchungen ergaben, dass sich die endemischen Genotypen von den in Wäldern oder im Dschungel vorkommenden (silvatischen) Genotypen in den letzten 2000 Jahren abspalteten. DENV-2 sprang danach vor ungefähr 1000 Jahren auf den Menschen über, DENV-4 vor 600 Jahren und DENV-1 vor 200 Jahren (alle Angaben ±50 %). Von DENV-3 wurde bisher kein silvatischer Stamm isoliert, und folglich ist auch keine Aussage über einen möglichen Zeitpunkt der Abspaltung des Virus möglich.[1]
Übertragung
Die wichtigsten Überträger (Vektoren) der Denguefieberviren sind die Weibchen der Gelbfiebermücke (Aedes aegypti, auch Ägyptische Tigermücke oder Denguemücke genannt, Synonym Stegomyia aegypti) und der sich auch in Europa ausbreitenden Asiatischen Tigermücke (Aedes albopictus, Synonym Stegomyia albopicta).[8] In bestimmten Regionen kommen weitere Mückenarten als Überträger von Denguefieber infrage, z. B. die Polynesische Tigermücke (Aedes (Stegomyia) polynesiensis) im südlichen Pazifik[9] oder Aedes (Stegomyia) scutellaris in Neuguinea.[10] Bei anderen Mückenarten wurde ebenfalls eine Eignung zur Erregerübertragung (Vektorkompetenz) gezeigt.[11][12]
Wie bei anderen von Stechmücken übertragenen Arboviren wird das Dengue-Virus von einer weiblichen Stechmücke, die das Blut einer infizierten Person saugt, aufgenommen. Dabei gelangen die Viren in den Magen der Mücke und falls die Viruskonzentration hoch genug ist, können die Virionen die Magenepithelzellen befallen und sich dort vermehren. Von dort gelangen sie ins Hämozöl (das Blutsystem der Mücke) und weiter in die Speicheldrüsen. Wenn die Mücke das nächste Mal Blut saugt, injiziert sie ihren Speichel in die Wunde, womit das Virus in den Blutkreislauf des gestochenen Primaten gelangt. Es gibt auch Hinweise für eine vertikale Infektion des Dengue-Virus, also die Übertragung von der weiblichen Mücke auf ihr Gelege und damit die Larven.[11][12][13][14] Diese Infektion der Vektoren ohne vorherige Blutmahlzeit scheint bei der Aufrechterhaltung eines Virusreservoirs zwischen einzelnen Ausbrüchen eine Rolle zu spielen.[15]
Es existieren zwei epidemiologisch unterscheidbare Infektionszyklen[1], in denen das Virus von Mücken auf Menschen oder andere Primaten übertragen wird. Am sogenannten urbanen Zyklus sind die Gelbfiebermücke und die Asiatische Tigermücke beteiligt, welche gut an große urbane Zentren angepasst sind und dort neben Denguefieber auch weitere Krankheiten übertragen.
Neben dem urbanen Zyklus existiert sowohl in Afrika als auch in Asien, sehr wahrscheinlich aber nicht in Amerika, ein silvatischer Zyklus (Waldzyklus oder Dschungelzyklus), in dem die Mücken Aedes (Diceromyia) furcifer und Aedes (Stegomyia) luteocephala als Vektor dienen. Dabei werden im Dschungel hauptsächlich nicht-humane Primaten infiziert. Während in Afrika ausschließlich DENV-2 silvatisch zirkuliert, ist dies in Asien sehr wahrscheinlich bei allen vier Serotypen der Fall. Es gibt keinen Hinweis, dass der silvatische Zyklus an vergangenen Dengueepidemien beteiligt war, es ist aber bekannt, dass die Erreger des silvatischen Zyklus auch Menschen infizieren können.[1]
Verbreitung
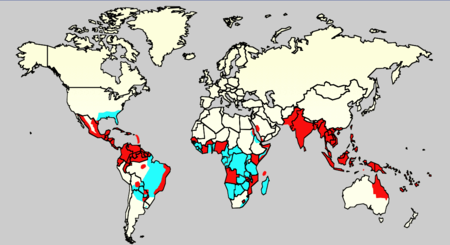
Denguefieber ist in tropischen und subtropischen Gebieten endemisch, wobei 75 % der globalen Fälle von Dengue auf die Region Asien/Pazifik entfallen.[4] Zu den Hauptverbreitungsgebieten gehören Lateinamerika, Zentralafrika, Indien, Südostasien, Teile des Pazifiks (u. a. Neukaledonien und Hawaii[16]) und der Süden der USA.
Weltweit lebt ungefähr die Hälfte aller Menschen in endemischen Gebieten, und die offiziellen Schätzungen der WHO belaufen sich auf jährlich 50 bis 100 Millionen Erkrankungen, 500.000 schwere Krankheitsverläufe und 22.000 Todesfälle. In Asien entfallen über 90 % der schweren Erkrankungen auf Kinder.[3][17] Laut Angaben der WHO hat sich die Zahl der Erkrankungen von 2000 bis 2010 ungefähr verdoppelt. Laos und die Philippinen seien von dieser Entwicklung besonders betroffen.
In Europa ist Dengue nicht endemisch, mit Ausbreitung der Überträgermücken Aedes aegypti und vor allem Ae. albopictus steigt aber das Risiko vor Ort (autochton) übertragener Infektionen, die von importierten Fällen ausgehen. So kam es zwischen September 2012 und März 2013 auf der portugiesischen Atlantikinsel Madeira zu einem Dengue-Ausbruch mit 1.080 nachgewiesenen Fällen. Es gab keine schweren klinischen und keine Todesfälle. Die Überträgermücke war Aedes aegypti, die 2005 auf die Insel eingeschleppt worden war.[18] Die Asiatische Tigermücke Aedes albopictus ist inzwischen in Südeuropa weit verbreitet und dehnt ihr Siedlungsgebiet weiter aus. Im Jahr 2010 traten erste autochthone Denguefieber-Fälle in Südfrankreich und in Kroatien auf.[19] 2013 wurde in der Nähe von Aix-en-Provence (Südfrankreich) eine weitere vor Ort übertragene Dengueinfektion nachgewiesen.[20] Im August 2015 wurden im südfranzösischen Nîmes zwei autochthon erworbene Fälle von Dengue entdeckt.[21]
Symptome
Dengue wird durch einen Mückenstich übertragen und hat eine Inkubationszeit von drei bis 14 Tagen. Die meisten Fälle verlaufen mild („oligosymptomatisch“, also mit wenigen Symptomen einhergehend), wie oft bei einem grippalen Infekt beobachtet. Die Symptome umfassen Fieber (bis 40 °C) mit Schüttelfrost und starken Kopf-, Muskel- und Gliederschmerzen. Zusammen mit einem Ausschlag (Exanthem) werden diese Symptome auch als Denguetrias bezeichnet. Als Spätmanifestation kann es bis zu zwei Monate nach Krankheitsbeginn zu einem diffusen Haarausfall kommen.[22]
Die Krankheit klingt bei den meisten Patienten nach 3 bis 7 Tagen wieder ab. In ungefähr 2–4 %[17] der Fälle jedoch nimmt die Krankheit einen schweren Verlauf und ein Dengue-Hämorrhagisches Fieber (DHF) oder ein Dengue shock syndrome (DSS) kann auftreten. Diese schweren Verläufe enden in 1–5 % aller Fälle tödlich, die Sterblichkeitsraten können bei einzelnen Epidemien aber auch 15 % erreichen.[17]
Das hämorrhagische Denguefieber (DHF) ist ein akutes Schocksyndrom mit Hämorrhagien, in dessen Verlauf die Durchlässigkeit (Permeabilität) der Blutgefäßwände größer wird und deshalb unkontrollierte Blutungen auftreten. Die hämorrhagische Form beginnt wie das normale Denguefieber, der Zustand der Erkrankten verschlechtert sich aber nach zwei bis sechs Tagen dramatisch. Der Blutkreislauf bricht zusammen und es kommt zur Rötung des Gesichtes, zu (inneren) Blutungen, Flüssigkeitsverlust, hirnbedingten (zerebralen) Krampfanfällen, Koma, Zahnfleischbluten, Bluterbrechen, Teerstuhl, einem Anschwellen der Leber und den allgemeinen Zeichen eines Schocks (Tachykardie, Hypotonie, kaltschweißige Haut, Blässe). Zusätzlich können in dieser Phase disseminierte Petechien auftreten. Dies sind mikrozirkuläre Einblutungen der Haut, die als rote Punkte auffallen.
Wird die Infektion überstanden, besteht für kurze Zeit Immunität gegen alle Serotypen und lebenslange Immunität gegen den infizierenden Stamm.[4]
Infektionsverstärkende Antikörper
Während der Infektion mit einem der vier Dengue-Serotypen (DENV-1, DENV-2, DENV-3 und DENV-4) werden nur Antikörper gegen diesen bestimmten Serotypen produziert. Dabei bleibt die infizierte Person weiterhin durch Viren eines anderen Serotyps angreifbar.
Bei einer Zweitinfektion durch ein Virus eines anderen Serotyps sind die Antikörper – die durch eine vorangegangene Erkrankung erworben oder von Müttern auf ihre Kinder übertragen werden können – gegen den ersten Serotyp nicht in der Lage, die neuen Virionen zu neutralisieren. Stattdessen bilden sich Antikörper-Viren-Komplexe, welche von Makrophagen aufgenommen werden, von diesen aber nicht vernichtet werden, sondern den Viren erlauben, sich weiter zu vermehren. Dies führt bei einer Zweitinfektion zu einer höheren Viruslast als bei einer Erstinfektion (man spricht bei diesen unwirksamen Antikörpern von infektionsverstärkenden Antikörpern oder ADE für Antibody-dependent enhancement of infection). Auf der molekularen Ebene wird beobachtet, dass Zellen mit Fcγ Rezeptoren oder Komplementrezeptoren bei niedrigen Antikörperkonzentrationen besonders anfällig für das Virus sind. So wird erklärt, wieso Kinder, deren schützende mütterliche Antikörperkonzentration gerade abnimmt, besonders oft von DHF betroffen sind. Weiterhin wird vermutet, dass die Antikörper gegen einen bestimmten Virusstamm einen zweiten Stamm mit reduzierter Avidität binden und deshalb ebenfalls zu einer ADE führen. Eine mögliche Erklärung für dieses Phänomen ist, dass die Antikörper dazu führen, dass das Virus effizienter an die Zelle bindet.[23]
Diese Hypothese wird als sehr wahrscheinlich angesehen, wie folgendes Beispiel aus Kuba zeigt: 1977 hatte eine DENV-1-Epidemie die Insel erfasst und 44 % der Bevölkerung infiziert, wobei nur milde Symptome beobachtet wurden. 1981 wurde dann eine DENV-2-Epidemie mit mehr als 10.000 Fällen von DSS/DHF registriert. Die Todesrate von Kindern im Alter von 3 bis 14 Jahren war fast 15-mal höher als die von Erwachsenen. 2001 brach eine DENV-3-Epidemie in Havanna aus. Es waren nur Erwachsene von DSS/DHF betroffen, da die Kinder zu jung waren, um die DENV-2-Epidemie von 1981 erlebt zu haben.[17]
Diagnose
Die klinische Diagnosestellung ist wegen der Vielzahl der möglichen Erreger für Infektionskrankheiten mit ähnlichen Anfangssymptomen schwierig. Sporadische und nur milde Verläufe sind nur durch eine virologische Untersuchung sicher zu erkennen.
Bei Verdacht auf eine Infektion kann das Dengue-Virus mittels reverser Transkriptase-Polymerase-Kettenreaktion (RT-PCR) nachgewiesen werden, bei der das Erbgut des Virus vervielfältigt und damit direkt nachgewiesen wird.[17] Der direkte Erregernachweis kann auch über eine Virusisolierung mittels Anzucht in der Zellkultur erfolgen, wobei dieses Verfahren ein bis vier Wochen dauern kann. Beide Verfahren werden mit Blutplasma durchgeführt, die PCR auch mit Blutserum. Serologisch kann ein enzymgekoppelter Immunadsorptionstest in der akuten Phase meist keine Dengue-spezifischen IgM-Antikörper nachweisen, aber bei Positivität nach Abklingen der Symptome die Diagnose bestätigen. Der spezifische IgG-Titer kann zwischen einer Erstinfektion und einer Zweitinfektion unterscheiden (bei einer Erstinfektion treten in den ersten 8 Tagen keine IgG-Antikörper auf). Ein vierfacher Anstieg des spezifischen Antikörpertiters im Vergleich zu einer Vorprobe gilt als sicherer Nachweis. Da die serologischen Testverfahren häufig auch mit anderen Flaviviren kreuzreagieren, sind diese indirekten Verfahren jedoch nie beweisend für eine Infektion.[17]
Antigen-Tests basierend auf dem direkten Nachweis des NS1-Proteins (das innerhalb der vier Serotypen stark konserviert ist) sind ebenfalls kommerziell erhältlich. Sie zeichnen sich durch ihre einfache Handhabung (kein Labor notwendig) aus,[17] sind aber deutlich weniger sensitiv und spezifisch als aufwendigere Testverfahren.
Der Umgang mit sämtlichem Untersuchungsmaterial des Patienten, insbesondere Blut, unterliegt strengen Sicherheitsvorschriften und darf nur in Laboren der Schutzstufe 3 durchgeführt werden. In Deutschland und der Schweiz[24] besteht eine Meldepflicht bei Verdacht, Erkrankung, Tod, direktem und indirektem Erregernachweis oder hämorrhagischem Krankheitsverlauf. In Österreich[25] besteht eine Meldepflicht lediglich beim Auftreten einer hämorrhagischen Verlaufsform.
Differentialdiagnose
Bei Verdacht auf Dengue-Fieber sollten andere virale (Influenza, Masern, Rubella, Chikungunyafieber, Gelbfieber und Japanische Enzephalitis) und bakterielle (Typhus, Leptospirose, Sepsis, Meningokokken und Rickettsien) Erkrankungen sowie Malaria ausgeschlossen werden.[17]
Nach Empfehlungen der WHO sollte das Blut eines Patienten mit Verdacht auf Denguefieber immer dann auf Antikörper gegen das Chikungunya-Virus untersucht werden, wenn eine Infektion mit Dengueviren nicht nachgewiesen werden kann und der Patient sich in einem Gebiet aufgehalten hat, in dem das Chikungunyafieber vorkommt.[26]
Behandlung
Für Denguefieber existiert wie für alle von Flaviviren ausgelösten Krankheiten keine ursächliche Therapie. In schweren Fällen ist eine Einweisung in ein Krankenhaus (Hospitalisierung) vorzunehmen und aufgrund des in manchen Fällen sich schnell verschlechternden Krankheitszustandes ist eine intensivmedizinische Überwachung angebracht. Eine symptomatische Behandlung umfasst Maßnahmen zur Flüssigkeitsauffüllung (Rehydratation) und Gabe von Mitteln wie Paracetamol zur Schmerzlinderung. Auf Acetylsalicylsäure (z. B. Aspirin) ist aufgrund ihrer gerinnungshemmenden Wirkung zu verzichten, da diese im Falle von inneren Blutungen, die bei Denguefieber auftreten können, verheerende Folgen für den Patienten hat. Weiterhin kann die frühe, intravenöse Gabe von Flüssigkeit von entscheidender Bedeutung sein.[17]
Vorbeugung
Als Larvenbiotope reichen unverschlossene Wasserbehälter und kleine Mengen stehenden Wassers aus, das sich in Eimern, Dosen, Flaschen, Autoreifen oder Plastikfolien sammelt. Zudem sind die Eier der Tigermücken trockenresistent und können so Trockenzeiten überdauern. All dies macht die Mücken zu einem schwer zu bekämpfenden Gegner.
Die persönlichen Vorbeugemaßnahmen gegen Denguefieber umfassen das Vermeiden von Mückenstichen in Gebieten, in denen Denguefieber endemisch vorkommt. Institutionelle Maßnahmen zur Präventionen von Denguefieber umfassen Maßnahmen zur Kontrolle der krankheitsübertragenden Stechmücken.
Persönliche Vorbeugung
Stiche können insbesondere durch geeignete Kleidung und Repellentien wie mückenabweisende Sprays vermieden werden. Da die erwachsenen Tigermücken tagaktiv sind, kann man sich nur beschränkt durch Bettnetze schützen, die beispielsweise gegen Malaria wirkungsvoll sind. Mückenabweisende Sprays mit einem hohen DEET-Gehalt können das Risiko eines Stiches weiterhin vermindern.
Strategische Vorbeugung

Obwohl es seit Ende 2015 einen ersten Impfstoff gegen Dengueviren gibt, kommt aber nach wie vor der Bekämpfung der Überträgermücken eine zentrale Rolle zu. Die Gelbfiebermücke Stegomyia aegypti brütet bevorzugt in Wasseransammlungen, die von Bewohnern in Gebieten mit problematischer Trinkwasserversorgung selbst angelegt wurden oder die sich im Hausmüll ansammeln; insbesondere in Reifen, aber auch in alten Dosen und Plastikgefäßen. Besonders in der Nähe von urbanen Zentren von Entwicklungsländern sind diese Bedingungen oft anzutreffen und bilden ein ausgezeichnetes Habitat für die Gelbfiebermücke. Bei der Bekämpfung der Mücke werden zwei Strategien verfolgt:
- Bekämpfung der sich entwickelnden Larven. Eine der zurzeit wichtigsten Strategien fußt auf der möglichst umfassenden und durch die Allgemeinheit unterstützten Beseitigung der Larvengewässer.[27] Neben Maßnahmen zur Verminderung der Larvengewässer werden vor allem chemische Larvizide sowie larvenfressende Fische und Ruderfußkrebse[28] (Copepoda) eingesetzt, welche direkt die Anzahl der Larven und somit indirekt die Anzahl der krankheitsübertragenden Mücken verringern. In Vietnam werden seit mehreren Jahren Ruderfußkrebse der Gattung Mesocyclops zur Bekämpfung des Denguefiebers eingesetzt, wobei die Ausführung der Maßnahmen monatlich überprüft wird. Dies führte dazu, dass in den betroffenen Gebieten zwischen 2002 und 2005 kein Fall von Dengue-Fieber mehr auftrat.[29] Als chemisches Larvizid wird vorwiegend Pyriproxyfen empfohlen, da es für Menschen ungefährlich und bereits in kleinen Mengen wirksam ist.[17]
- Bekämpfung der erwachsenen Gelbfiebermücken. Dabei werden Vorhänge und Abdeckungen von Wasserbehältern mit Insektizid behandelt. Sie töten ruhende oder auf der Suche nach Eiablagegewässern befindliche Mückenweibchen.[30] Weiterhin kann Insektizid in den Innenräumen versprüht werden, was aber von der WHO nicht empfohlen wird.[17] Eine neuere Methode ist der Einsatz spezieller, für den Fang von Tigermücken optimierter Fallen mit einer Lockstoff-Mischung.[31]
Weitere Ansätze sind:
- die Verbreitung von Mücken, die durch wMel-Wolbachien (Bakterien der Gattung Wolbachia) gegen das Virus immunisiert sind.[32][33]
- die Ausbringung genetisch veränderter steriler Männchen der Gelbfiebermücke.[34] Gegen die Freisetzung von etwa 10 Millionen gentechnisch veränderten männlichen Mücken in Brasilien gab und gibt es zahlreiche Bedenken.[35]
- ein parasitärer Pilz (Beauveria bassiana), der die Mücken tötet oder schwächt.[36]
Geschichte
Die Herkunft des Namens dengue ist nicht eindeutig geklärt. Eine frühe Bezeichnung dafür war dandy fever; später kam die spanische Bezeichnung dengue auf, welche auf eine schmerzbedingte, auffällig eigenartige Veränderung der Körperhaltung und Verhaltensweise bei erkrankten Personen hindeutet. Nach anderen Quellen kommt „Dengue“ aus dem afrikanischen Sprachraum (Swahili: dinga) und steht für einen Krampfanfall, welcher von einem bösen Geist ausgelöst wird.[1][37]
Die erste Erwähnung der Krankheit wird von manchen bereits in der chinesischen Jin-Dynastie (265–420) und auch später noch im 1. Jahrtausend unserer Zeitrechnung gesehen. Die nächsten Berichte von Denguefieber gab es aus Panama (1635, 1699), Jakarta (1779–1788), Kairo (1881, 1883), Philadelphia (1789) und Spanien (1881) und zeigen die weite Verbreitung der Krankheit zu diesem Zeitpunkt.[1]
1927–1929 wütete eine Dengueepidemie in Griechenland mit mehr als einer Million infizierten Personen – die letzte Epidemie vor der Ausrottung der Gelbfiebermücke (Stegomyia aegypti) im Mittelmeerraum und dem Verschwinden von Dengue aus diesem Gebiet.[1] Die Mobilität von Truppen während des Zweiten Weltkriegs führte zu größeren Dengueepidemien zwischen 1941 und 1945. Bereits in den 1960er Jahren stieg die Verbreitung des Virus stark an und die vier Serotypen zirkulierten in Asien. In den 1990er Jahren war die globale Verbreitung von Dengue abgeschlossen, verursacht insbesondere durch die Aufgabe der Vektorkontrollprogramme, vermehrter Urbanisierung und Globalisierung (individuelle Mobilität). 1998 wurde eine weltweite Pandemie mit mehr als 1,2 Millionen Fällen in 56 Ländern registriert.[38] Dengue befindet sich auf dem Vormarsch und wird als emerging disease (sich ausbreitende Krankheit) bezeichnet.[1][3]
Durch eine Politik der Vektorkontrolle gingen die Denguefallzahlen während der 1960er und 1970er Jahre auf dem amerikanischen Kontinent zurück. Seit den 1980er Jahren steigt die Anzahl der Denguefieberfälle in Südamerika jedoch wieder an und die Gelbfiebermücke ist in die urbanen Zentren in Südamerika zurückgekehrt, unter anderem weil die Vektorkontrollprogramme aufgegeben wurden.[39] Auf dem amerikanischen Kontinent folgten größere Ausbrüche von Denguefieber in Brasilien (2002, 2007), Paraguay (2007) und Mexiko (2007).[1] Der bisher größte Ausbruch auf dem amerikanischen Kontinent ereignete sich 2002 mit mehr als einer Million Infektionen.[4] In einigen Ländern ist eine Folge von Epidemien zu beobachten, bei welchen sich die Serotypen jeweils abwechseln. So waren in Kuba Ausbrüche in den Jahren 1977 (DENV-1), 1981 (DENV-2) und 2001 (DENV-3) und in Brasilien Ausbrüche in den Jahren 1986 (DENV-1), 1990/1998 (DENV-2), 2002–2005 (DENV-3) sowie 2007/2008 (DENV-2)[40] zu verzeichnen.
Forschung
Im 20. Jahrhundert wurden die ersten Schritte zur Identifizierung und Bekämpfung des Erregers der Krankheit unternommen. Nach der erfolgreichen wissenschaftlichen Untersuchung des Gelbfieber-Virus durch Finlay, Reed und andere wurde die Aufmerksamkeit auf das Denguefieber gelenkt. Percy[41] M. Ashburn und Charles F. Craig zeigten 1907, dass Denguefieber durch einen nichtfiltrierbaren Faktor verursacht wird, also ein Virus genauso wie Gelbfieber.[42] Stegomyia aegypti wurde 1926 von Joseph Franklin Siler, Milton W. Hall und Arthur Parker Hitchens als Vektor identifiziert.[1]
Ende der 1960er Jahre und Anfang der 1970er Jahre stellte Scott B. Halstead seine Hypothese zu infektionsverstärkenden Antikörpern auf, die besagt, dass eine Zweitinfektion gefährlicher sein kann als eine Erstinfektion. 1970 wurde durch Isolation eines Virus aus einem Menschen die Hypothese bestätigt, dass silvatische Erreger auch Menschen infizieren können.[1]
Denguefieber wurde von der US-amerikanischen Regierung als potentielle biologische Waffe untersucht.[43] Dieses Programm wurde 1970 offiziell eingestellt.[44] Dennoch wurden die Vereinigten Staaten beschuldigt, für den Ausbruch von Dengue im Jahr 1981 in Kuba verantwortlich zu sein.[45][46]
Die von privaten und öffentlichen Stellen finanzierte sogenannte Pediatric Dengue Vaccine Initiative versucht, einen sicheren Dengue-Impfstoff zu entwickeln. Verschiedene Impfstämme befinden sich bereits erfolgreich in den klinischen Testphasen I, II[47] und III.[48] Der französische Pharmakonzern Sanofi Pasteur MSD hat im Oktober 2010 erklärt, bis 2015 einen Impfstoff zu entwickeln.[49] Dieser tetravalente Impfstoff gegen alle vier bekannten Subtypen von Dengue ist mittlerweile bereits in einer Phase III Studie erfolgreich getestet worden.[50] Andere Forscher versuchten mit Hilfe von Wolbachia die Übertragung zu stoppen.[51]
Literatur
- Dengue – Guidelines for diagnosis, treatment, prevention and control. (PDF; 1,5 MB) WHO, abgerufen am 14. Juni 2010 (english)..
- David M. Knipe, Peter M. Howley u. a. (Hrsg.): Fields’ Virology. (2 Bände; Standardwerk der Virologie) 5. Auflage. Lippincott Williams & Wilkins, Philadelphia 2007, ISBN 978-0-7817-6060-7.
- Peter Stingl: Denguefieber – Mehr als 50 Millionen Infizierte: Weltweit häufigste Arbovirose mit kontinuierlicher Ausbreitung. In: Deutsches Ärzteblatt. 2005, Band 102, Nr. 22, S. A1594–A1595.
- Anonymus: Denguefieber. Die unbekannte Pandemie. In: Pharmazeutische Zeitung. 2002, Band 147, Nr. 7, S. 52–55, ISSN 0031-7136.
- Anonymus: Denguefieber rund um die Welt verbreitet. In: Pharmazeutische Zeitung. 2004, Band 149, Nr. 14, S. 50–53, ISSN 0031-7136.
- G. U. Kuhnle, W. Krahl: Denguefieber und Hämorrhagisches Denguefieber. Die tödliche Pandemie des 20. Jahrhunderts. In: Monatsschrift Kinderheilkunde. Band 147, Nr. 1, Januar 1999, S. 48–50, doi:10.1007/s001120050397.
- M. A. Tolle: Mosquito-borne diseases. In: Curr Probl Pediatr Adolesc Health Care. 39, Nr. 4, April 2009, S. 97–140, doi:10.1016/j.cppeds.2009.01.001, PMID 19327647.
Ausgewählte freie wissenschaftliche Review-Artikel
- Pubmed Suche
- D. J. Gubler: Dengue and dengue hemorrhagic fever. In: Clin. Microbiol. Rev.. 11, Nr. 3, Juli 1998, S. 480–496, PMID 9665979.
- R. Rico-Hesse: Microevolution and virulence of dengue viruses. In: Adv. Virus Res.. 59, 2003, S. 315–341, PMID 14696333.
- P. Y. Shu, J. H. Huang: Current advances in dengue diagnosis. In: Clin. Diagn. Lab. Immunol.. 11, Nr. 4, Juli 2004, S. 642–650, doi:10.1128/CDLI.11.4.642-650.2004, PMID 15242935.
- G. N. Malavige, S. Fernando, D. J. Fernando, S. L. Seneviratne: Dengue viral infections. In: Postgrad Med J. 80, Nr. 948, Oktober 2004, S. 588–601, doi:10.1136/pgmj.2004.019638, PMID 15466994.
- M. Hemungkorn, U. Thisyakorn, C. Thisyakorn: Dengue infection: a growing global health threat. In: Biosci Trends. 1, Nr. 2, Oktober 2007, S. 90–96, PMID 20103874.
- B. E. Martina, P. Koraka, A. D. Osterhaus: Dengue virus pathogenesis: an integrated view. In: Clin. Microbiol. Rev.. 22, Nr. 4, Oktober 2009, S. 564–581, doi:10.1128/CMR.00035-09, PMID 19822889.
- S. C. Weaver, W. K. Reisen: Present and future arboviral threats. In: Antiviral Res.. 85, Nr. 2, Februar 2010, S. 328–345, doi:10.1016/j.antiviral.2009.10.008, PMID 19857523.
Zu Impfungen
- Anonymus: Dengue – Impfstoffe fieberhaft gesucht. In Pharmazeutische Zeitung 155 (23) (2010), ISSN 0031-7136
- M. J. Cardosa: Dengue vaccine design: issues and challenges. In: Br. Med. Bull.. 54, Nr. 2, 1998, S. 395–405, PMID 9830205.
- U. C. Chaturvedi, R. Shrivastava, R. Nagar: Dengue vaccines: problems and prospects. In: Indian J. Med. Res.. 121, Nr. 5, Mai 2005, S. 639–652, PMID 15937367.
- R. Edelman: Dengue vaccines approach the finish line. In: Clin Infect Dis. 45 Suppl 1, Juli 2007, S. S56–S60, doi:10.1086/518148, PMID 17582571.
- K. Raviprakash, G. Defang, T. Burgess, K. Porter: Advances in dengue vaccine development. In: Hum Vaccin. 5, Nr. 8, August 2009, S. 520–528, PMID 19535912.
Zur Geschichte
- J. G. Rigau-Pérez: The early use of break-bone fever (Quebranta huesos, 1771) and dengue (1801) in Spanish. In: Am. J. Trop. Med. Hyg.. 59, Nr. 2, August 1998, S. 272–274, PMID 9715945.
- G. Kuno: Emergence of the severe syndrome and mortality associated with dengue and dengue-like illness: historical records (1890 to 1950) and their compatibility with current hypotheses on the shift of disease manifestation. In: Clin. Microbiol. Rev.. 22, Nr. 2, April 2009, S. 186–201, doi:10.1128/CMR.00052-08, PMID 19366911.
- N. Vasilakis, S. C. Weaver: The history and evolution of human dengue emergence. In: Adv. Virus Res.. 72, 2008, S. 1–76, doi:10.1016/S0065-3527(08)00401-6, PMID 19081488.
Zu infektionsverstärkenden Antikörpern
- T. C. Pierson, M. S. Diamond: Molecular mechanisms of antibody-mediated neutralisation of flavivirus infection. In: Expert Rev Mol Med. 10, 2008, S. e12, doi:10.1017/S1462399408000665, PMID 18471342.
Weblinks
- Denguefieber – Informationen des Robert-Koch-Instituts
- Dengue (englisch) – Informationen des Centers for Disease Control and Prevention
- Dengue (englisch) – Informationen der Weltgesundheitsorganisation
- DengueMap healthmap.org, abgerufen am 7. September 2012
Einzelnachweise
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 N. Vasilakis, S. C. Weaver: The history and evolution of human dengue emergence. In: Adv. Virus Res.. 72, 2008, S. 1–76, doi:10.1016/S0065-3527(08)00401-6, PMID 19081488.
- ↑ Meyers großes Taschenlexikon in 24 Bänden. Band 5 (Con-Dug), Mannheim 1992, S. 116.
- ↑ 3,0 3,1 3,2 WHO | Dengue and dengue haemorrhagic fever. Abgerufen am 14. Juni 2010.
- ↑ 4,0 4,1 4,2 4,3 Dengue – Guidelines for diagnosis, treatment, prevention and control. (PDF; 1,5 MB) WHO, abgerufen am 14. Juni 2010 (english).
- ↑ Samir Bhatt, Peter W. Gething, Oliver J. Brady u. a.: The global distribution and burden of dengue. In: Nature. Nr. 496, 25. April 2013, S. 504–507, doi:10.1038/nature12060 (Volltext online).
- ↑ Alexandra Jane Oliver: Tropenkrankheit: Mexiko lässt weltweit ersten Dengue-Impfstoff zu. Auf: Spiegel Online. vom 10. Dezember 2015.
- ↑ 7,0 7,1 A. Sampath, R. Padmanabhan: Molecular targets for flavivirus drug discovery. In: Antiviral Research. 81, Nr. 1, Januar 2009, S. 6–15, doi:10.1016/j.antiviral.2008.08.004, PMID 18796313.
- ↑ D. Fontenille, A.B. Failloux, R. Romi: Should we expect Chikungunya and Dengue in Southern Europe? In: W. Takken, B. G. J. Knols (Hrsg.): Emerging pests and vector-borne diseases in Europe. 2007, Band 1, Wageningen Academic Publishers, ISBN 978-90-8686-053-1.
- ↑ L. Rosen, L.E. Rozeboom, B.H. Sweet & A.B. Sabin: The transmission of dengue by 'Aedes polynesiensis' Marks. In: Am. J. Trop. Med. Hyg. 1954, Nr. 3, S. 878–882.
- ↑ I.M. Mackerras: Transmission of dengue fever by Ae. (Stegomyia) scutellaris Walk. in New Guinea. In: Trans. R. Soc. Trop. Med. Hyg. 1946, Nr. 40, S. 294–312.
- ↑ 11,0 11,1 J. E. Freier, L. Rosen: Vertical transmission of dengue virus by mosquitoes of the 'Aedes scutellaris' group. In: Am. J. Trap. Med. Hyg. 1987, Band 37, Nr. 3, S. 640–647.
- ↑ 12,0 12,1 J. E. Freier, L. Rosen: Vertical transmission of dengue virus by ‚Aedes mediovittatus‘. In: Am. J. Trop. Med. Hyg. 1988, Band 39, Nr. 2, S. 218–222.
- ↑ J. Günther, J. P. Martínez-Muñoz, D. G. Pérez-Ishiwara, J. Salas-Benito: Evidence of vertical transmission of dengue virus in two endemic localities in the state of Oaxaca, Mexico. In: Intervirology. 50, Nr. 5, 2007, S. 347–352, doi:10.1159/000107272, PMID 17700030.
- ↑ V. Thenmozhi, J. G. Hiriyan, S. C. Tewari u. a.: Natural vertical transmission of dengue virus in Aedes albopictus (Diptera: Culicidae) in Kerala, a southern Indian state. In: Jpn. J. Infect. Dis.. 60, Nr. 5, September 2007, S. 245–249, PMID 17881861.
- ↑ B. Angel, V. Joshi: Distribution and seasonality of vertically transmitted dengue viruses in Aedes mosquitoes in arid and semi-arid areas of Rajasthan, India. In: J Vector Borne Dis. 45, Nr. 1, März 2008, S. 56–59, PMID 18399318.
- ↑ tropeninstitut.de
- ↑ 17,00 17,01 17,02 17,03 17,04 17,05 17,06 17,07 17,08 17,09 17,10 M. A. Tolle: Mosquito-borne diseases. In: Curr Probl Pediatr Adolesc Health Care. 39, Nr. 4, April 2009, S. 97–140, doi:10.1016/j.cppeds.2009.01.001, PMID 19327647.
- ↑ European Centre for Disease Prevention and Control. Dengue outbreak in Madeira, Portugal, March 2013. Stockholm, ECDC 2014 ISBN 978-92-9193-564-2
- ↑ J. Schmidt-Chanasit, M. Haditsch, I. Schöneberg, S. Günther, K. Stark, C. Frank: Dengue virus infection in a traveller returning from Croatia to Germany. In: Euro Surveill. 2010, Band 15, Nr. 40, S. 19677, PMID 20946759.
- ↑ Marchand u. a.: Autochthonous case of dengue in France, October 2013. In: Euro Surveill. 18(50), 2013, S. 20661.
- ↑ Chikungunya et dengue – Données de la surveillance renforcée en France métropolitaine en 2015 Mitteilung vom 24. August 2015 auf der Website des französischen Institut de Veille Sanitaire (InVS). Abgerufen am 24. August 2015.
- ↑ Haarausfall durch Denguefieber?, zusätzlicher Text.
- ↑ T. C. Pierson, M. S. Diamond: Molecular mechanisms of antibody-mediated neutralisation of flavivirus infection. In: Expert Rev Mol Med. 10, 2008, S. e12, doi:10.1017/S1462399408000665, PMID 18471342.
- ↑ www.bag.admin.ch. Abgerufen am 15. Juni 2010.
- ↑ BMG – Newsletter Gesundheit. Abgerufen am 15. Juni 2010.
- ↑ http://www.who.int/csr/resources/publications/dengue/034-47.pdf (Pdf-Datei)
- ↑ W. Parks, L. Lloyd: Planning Social Mobilization and Communication for Dengue Fever Prevention and Control. WHO/CDS/WMC/ 2. 2004, WHO, Genf 2004.
- ↑ S. Schaper: Beitrag zur Verwendung von Mesocyclops thermocyclopoides für die Bekämpfung der Stechmücke ’Stegomyia aegypti’ in Costa Rica. Dissertation Hannover, 2001, ISBN 3-8311-1668-7.
- ↑ B. Kay, S. N. Vu: New strategy against Aedes aegypti in Vietnam. In: Lancet. 365, Nr. 9459, 2005, S. 613–617, doi:10.1016/S0140-6736(05)17913-6, PMID 15708107.
- ↑ A. Kroeger, A. Lenhart, M. Ochoa u. a.: Effective control of dengue vectors with curtains and water container covers treated with insecticide in Mexico and Venezuela: cluster randomised trials. In: BMJ. 2006, Nr. 332, S. 1247–1252.
- ↑ A. Rose, M. Geier, A. E. Eiras, M. da Gloria Teixeira, M. das Gracas Vale Barbosa, M. P. Gomes Mourao: Novel mosquito traps in the fight against urban dengue – from monitoring to control. Introduction to a feasibility study in Manaus, Brazil. In: Proceedings of the XXIII International Congress of Entomology. Durban, South Africa 2008.
- ↑ Conor J. McMeniman, Roxanna V. Lane, Bodil N. Casset u. a.: Stable Introduction of a Life-Shortening Wolbachia Infection into the Mosquito Aedes aegypti. In: Science. 232, Nr. 5910, 2. Januar 2009, S. 141–144, doi:10.1126/science.1165326.
- ↑ Nadine Poniewaß: Harmlose Mückenzüchtung verdrängt tödliche Artgenossen. Auf: Spiegel Online. vom 25. August 2011.
- ↑ Cinthia Briseño: Kritiker verurteilen Tests mit Selbstmord-Moskito. Auf: Spiegel Online vom 31. Oktober 2011.
- ↑ Gen-Mücke soll Menschen retten. Auf: rp-online.de vom 24. April 2012.
- ↑ Alexandra Jane Oliver: Parasiten-Pilz soll Dengue-Fieber bekämpfen. Auf: Spiegel Online. vom 23. April 2012.
- ↑ Online Etymology Dictionary. Abgerufen am 14. Juni 2010.
- ↑ WHO | Impact of Dengue. Abgerufen am 7. August 2010.
- ↑ J. B. Siqueira, C. M. Martelli, G. E. Coelho, A. C. Simplicio, D. L. Hatch: Dengue and dengue hemorrhagic fever, Brazil, 1981–2002. In: Emerging Infect. Dis.. 11, Nr. 1, Januar 2005, S. 48–53, PMID 15705322.
- ↑ M. F. Oliveira, J. M. Galvao Araujo, O. C. Ferreira u. a.: Two lineages of dengue virus type 2, Brazil. In: Emerging Infect Dis. 16, Nr. 3, März 2010, S. 576–578, PMID 20202456.
- ↑ Office of Medical History. Abgerufen am 11. August 2010.
- ↑ P. M. Ashburn, C. F. Craig: Experimental investigations regarding the etiology of dengue fever. 1907. In: J. Infect. Dis.. 189, Nr. 9, Mai 2004, S. 1747–1783; discussion 1744–1746, doi:10.1086/383418, PMID 15116315.
- ↑ Chemical and Biological Weapons: Possession and Programs Past and Present. Auf: James Martin Center for Nonproliferation Studies. Middlebury College, April 9, 2002, accessed November 14, 2008.
- ↑ USAMRIID: I. History of biological warfare; B. Significant events in the history of the U.S. offensive Program. : „1970–1972 Total destruction of antipersonnel BW agent stocks and munitions were accomplished between 10 May 1971 and 1 May 1972. The BW plant facilities at PBA were decontaminated and turned over to the Food and Drug Administration. The offensive research program was also terminated in 1970 with a complete inventory of all BW material at Ft. Detrick and Dugway Proving Ground, and destruction of all items except those essential to defensive BW research.“
- ↑ Barry S. Levy, Victor W. Sidel: War and Public Health. American Public Health Association, 2000, ISBN 0-87553-023-0, S. 110–111, Google Books
- ↑ William Blum: Killing Hope: U. S. Military and CIA Interventions Since World War II. First Printing edition, Common Courage Press, March 1995, ISBN 1-56751-052-3, Google Books.
- ↑ R. Edelman: Dengue vaccines approach the finish line. In: Clin. Infect. Dis.. 45 Suppl 1, Juli 2007, S. S56–S60, doi:10.1086/518148, PMID 17582571.
- ↑ Efficacy of a Tetravalent Dengue Vaccine in Children in Latin America. In: New England Journal of Medicine.
- ↑ Impfstoff gegen Dengue-Fieber bis 2015 geplant. Auf: derstandard.at vom 18. Oktober 2010, zuletzt abgerufen am 1. Oktober 2014.
- ↑ Efficacy of a Tetravalent Dengue Vaccine in Children in Latin America. In: New England Journal of Medicine.
- ↑ Bakterien machen Moskitos immun. Ausbreitung des Dengue-Fiebers bald gestoppt? Auf: bild.de vom 25. August 2011, zuletzt abgerufen am 1. Oktober 2014.
| Bitte den Hinweis zu Gesundheitsthemen beachten! |
| Dieser Artikel basiert ursprünglich auf dem Artikel Denguefieber aus der freien Enzyklopädie Wikipedia und steht unter der Doppellizenz GNU-Lizenz für freie Dokumentation und Creative Commons CC-BY-SA 3.0 Unported. In der Wikipedia ist eine Liste der ursprünglichen Wikipedia-Autoren verfügbar. |